Lindinet 20 es un fármaco que forma parte del grupo de los anticonceptivos monofásicos, indicado para su uso en la prevención de embarazos no deseados.
¿Cuál es la composición y forma del medicamento Lindinet 20?
Componentes activos de Lindinet 20: gestodeno - 75 microgramos y etinilestradiol 20 microgramos. Excipientes farmacéuticos: colorante de quinolina, carbonato de calcio, talco, dióxido de titanio, dióxido de silicio coloidal, macrogol 6000, estearato de magnesio, edetato de calcio y sodio, almidón de maíz, lactosa monohidrato, sacarosa, povidona.
El medicamento Lindinet 20 está disponible en forma de tabletas blancas recubiertas con película. Se suministra en paquetes de 21. Se vende previa presentación de una receta de un médico.
¿Cuál es el efecto de Lindinet 20?
Anticonceptivo monofásico que inhibe la actividad endocrina de la hipófisis. La acción está asociada con varios mecanismos importantes. El componente de estrógeno está representado por etinilestradiol, el componente de progestágeno es gestodeno.
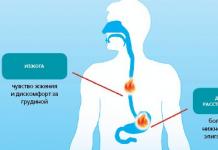
En primer lugar, la droga inhibe los procesos de maduración del óvulo. En segundo lugar, cambia la susceptibilidad del endometrio al blastocisto, que es un factor que impide la introducción del embrión en el útero. Además, el anticonceptivo cambia las propiedades del moco cervical, lo que complica la penetración de los espermatozoides en la cavidad uterina.
Además del efecto anticonceptivo, Lindinet 20 puede mejorar el estado funcional de las glándulas endocrinas, normalizar el ciclo menstrual y ayudar a prevenir el desarrollo de enfermedades ginecológicas, incluido el cáncer.
El anticonceptivo oral Lindinet 20, debido a la baja concentración de gestágenos, prácticamente no tiene efecto sobre otras partes del sistema endocrino. El uso a largo plazo de la droga no conduce al desarrollo de la obesidad, no modifica el metabolismo de los carbohidratos.
Cuando se toma por vía oral, se absorbe activamente desde el intestino. La concentración terapéutica de ingredientes activos en la sangre se forma después de una hora. El coeficiente de biodisponibilidad es alto, no menos del 99 por ciento.
El gestodeno y el etinilestradiol se excretan en la orina y, en menor medida, en las heces. La vida media varía de 16 a 24 horas. Las reacciones de transformación biológica tienen lugar en el hígado, con la formación de varios componentes inactivos.
¿Cuáles son las indicaciones de Lindinet 20?
Tomar el medicamento Lindinet 20 está indicado para un solo propósito: la prevención de embarazos no deseados.
Les recuerdo la inadmisibilidad de la prescripción no autorizada de un medicamento anticonceptivo. Solo después de un examen completo y la exclusión de una posible patología, puede comenzar a tomar este medicamento.
¿Cuáles son las contraindicaciones de Lindinet 20?
Tomar las instrucciones de uso del anticonceptivo Lindinet 20 prohíbe en los siguientes casos:
Enfermedades de los vasos del cerebro;
Fibrilación auricular;
Embarazo y lactancia;
Patología de las arterias coronarias;
Hipertensión arterial severa;
Migraña con síntomas neurológicos;
Antecedentes de tromboembolismo venoso;
Fumar mayores de 35 años;
Diabetes;
pancreatitis;
trastornos de lípidos en sangre;
Tumores del hígado;
Tumores dependientes de hormonas de los órganos genitales;
intolerancia individual.
Contraindicaciones relativas: enfermedad hepática, hipertensión arterial, obesidad, depresión severa, colitis ulcerosa, inmovilización prolongada, además, el uso de medicamentos que contienen hormonas sexuales.
¿Cuáles son los usos y la dosificación de Lindinet 20 comprimidos?
Lindinet 20 debe tomarse del día 1 al 5 del ciclo, estrictamente 1 comprimido al día, durante 21 días. Para una máxima eficacia, se recomienda utilizar el medicamento a la misma hora del día. Después de tomar la última píldora, debe tomar un descanso de 7 días.
En caso de omisión accidental, debe continuar tomando el medicamento de acuerdo con el esquema estándar. Si ocurre una interrupción significativa, la capacidad anticonceptiva del agente puede disminuir.
sobredosis de droga
Síntomas: vómitos, secreción sanguinolenta o mucosa de la vagina. Tratamiento: No se conoce antídoto específico. La terapia es sintomática.
¿Cuáles son los efectos secundarios de Lindinet 20?
De los órganos del sistema reproductivo: flujo vaginal, sangrado acíclico, galactorrea, agrandamiento de los senos, candidiasis, dolor en la parte inferior del abdomen, enfermedades inflamatorias de los órganos ginecológicos.
Otros efectos secundarios: depresión, dolor de cabeza, labilidad del estado de ánimo, disminución de la audición y la visión, manifestaciones alérgicas, hepatitis, dispepsia, enfermedades del tejido conectivo, enfermedad coronaria, infarto de miocardio, trombosis venosa profunda, pérdida de cabello, aumento de peso.
instrucciones especiales
El efecto anticonceptivo máximo del medicamento se desarrolla a los 14 días de tomar el medicamento. Por lo tanto, las dos primeras semanas necesita usar otros métodos anticonceptivos no hormonales. Y estamos en www.!
¿Cómo reemplazar Lindinet 20, qué análogos usar?
Mirelle, Gestarella, Gestoden + Etinilestradiol, Femoden, Logest, Lindinet 30 y Artisia.
Conclusión
El uso de anticonceptivos hormonales es un medio eficaz para prevenir embarazos no deseados. El índice de Pearl de la droga es solo 0.05. Además, tomar medicamentos puede tener un efecto positivo en el estado funcional de los órganos de los sistemas reproductivo y endocrino, pero solo si existe el control del ginecólogo.
El paciente debe estudiar de forma independiente las instrucciones para el uso del medicamento recetado. ¡Estar sano!
El medicamento "Lindinet 20" se usa para la anticoncepción. También se prescribe para defectos funcionales del ciclo menstrual. En este artículo se presentarán los comentarios sobre Lindinet 20 de consumidores satisfechos.
El medicamento se toma por vía oral, independientemente de la ingesta de alimentos, siempre al mismo tiempo. El primer comprimido se toma del primero al quinto día de la menstruación. El uso de este remedio implica el uso de una tableta por día durante 21 días, después de lo cual se toma un descanso de una semana, es decir, comienza realmente la menstruación. Las revisiones de Lindinet 20 confirman que así es como funcionan la mayoría de los anticonceptivos.
Las tabletas de otra ampolla se toman el primer día después de un descanso de siete días al mismo tiempo que en el ciclo anterior. Para cambiar de otra combinación, debe tomar la primera tableta del medicamento al día siguiente de terminar el paquete anterior, al comienzo del ciclo menstrual. ¿Cuáles son las opiniones sobre Lindinet 20 para mujeres mayores de 30 años?
Escriben en sus comentarios que mientras usa la minipíldora, puede comenzar a cambiar a Lindinet 20 en cualquier día de su ciclo. Si se usó un implante antes, se retira al día siguiente. Si se usaron inyecciones, entonces antes de la próxima inyección. Para cambiar de medicamentos únicos, debe acompañar esta etapa con el uso de métodos anticonceptivos de barrera como complemento durante la primera semana. Si se realizó un aborto en el primer trimestre del embarazo, se recomienda tomar píldoras inmediatamente después de la operación, sin utilizar métodos de protección adicionales.
Después del aborto
Después de un aborto en el segundo trimestre o después del parto, el uso del medicamento debe comenzar después de 21 a 28 días, también sin usar métodos anticonceptivos adicionales. Si una mujer tenía una relación íntima antes del inicio de la protección, entonces el medicamento debe tomarse después de excluir el embarazo o con el inicio de la menstruación.
Las revisiones de las píldoras anticonceptivas Lindinet 20 lo confirman.
Si se olvidó la siguiente dosis a la hora establecida, entonces si el retraso es de menos de doce horas, la píldora debe tomarse de inmediato, tan pronto como se recuerde el pase omitido (el efecto anticonceptivo del medicamento aún no se ha interrumpido), las siguientes píldoras deben tomarse a la hora habitual. Si llega tarde por más de doce horas, no necesita tomar la píldora olvidada, pero continúe usando el medicamento de acuerdo con el esquema y usando métodos anticonceptivos adicionales durante la próxima semana.

Si la recepción se pierde menos de siete días antes del final del paquete, debe comenzar a usar el medicamento desde la siguiente ampolla sin interrupción. En este caso, la menstruación comienza después de que se completa la segunda ampolla, la anticoncepción oral debe continuarse solo después de que se haya descartado el embarazo.
Las revisiones de mujeres sobre "Lindinet 20" indican que la toma de píldoras se omite con bastante frecuencia, pero con las acciones adicionales correctas, nadie tuvo un embarazo no deseado.
¿Cuándo se requiere una tableta adicional?
Si el paciente desarrolla diarrea y / o vómitos dentro de las 3-4 horas posteriores a la toma de la píldora, lo que interrumpió el proceso de absorción y redujo el efecto clínico del medicamento, en este caso hay dos formas de tratamiento adicional. Entonces, uno de ellos se basa en el hecho de que la siguiente píldora se toma a la hora establecida según el esquema, luego de lo cual se toman medidas que cumplen con las recomendaciones asociadas con omitir el medicamento. Otra forma es que una mujer tome la misma píldora de otro blister, sin desviarse de su régimen anticonceptivo habitual. Si se requiere acelerar el inicio de la menstruación, se recomienda reducir la pausa en el uso de Lindinet 20, según los médicos.
Debe tenerse en cuenta que cuanto más corta sea la pausa, mayor será el riesgo de sangrado intermenstrual o manchado al tomar píldoras de otra ampolla (similar a situaciones con un retraso en la menstruación). Si desea retrasar la menstruación en un momento posterior, debe continuar tomando las píldoras de un nuevo paquete sin una semana de descanso. El inicio de la menstruación puede retrasarse por el período deseado, incluso hasta el final del medicamento del segundo paquete. Durante un retraso planificado en el sangrado, se pueden producir manchas o secreción sanguinolenta. Después de un descanso de una semana, debe continuar usando Lindinet 20 regularmente. Hay opiniones sobre esto.
Contraindicaciones
Como contraindicaciones están:
- signos graves y/o múltiples de riesgo de trombosis de las venas o arterias (incluida la fibrilación auricular, que se complica con trastornos del aparato valvular cardíaco, hipertensión arterial grave o moderada (presión arterial de 160/100 mm y superior), enfermedades de los vasos coronarios o arterias del cerebro de la cabeza);
- ataque transitorio isquémico, angina de pecho y otros precursores de trombosis;
- Tromboembolismo venoso;
- larga inmovilización después de la intervención del cirujano;
- migraña con síntomas neurológicos de tipo focal;
- tromboembolismo de las venas o arterias o trombosis (trombosis venosa profunda de la parte inferior de la pierna, embolia de la arteria pulmonar, infarto de miocardio, accidente cerebrovascular);
- tumores hepáticos;
- ictericia al usar glucocorticoides;
- pancreatitis;
- hiperlipidemia;
- patología hepática de naturaleza pronunciada, ictericia colestásica (también se considera el período de tener un hijo), hepatitis (incluido el historial), hasta el período en que los parámetros funcionales y de laboratorio no se restablecen, después de su normalización durante tres meses;
- colelitiasis;
- síndromes de Gilbert, Dabin-Johnson, Rotor;
- picazón severa;
- diabetes mellitus, que se complica con angiopatía;
- sangrado vaginal de origen desconocido;
- otosclerosis con mayor progresión durante un embarazo anterior o con el uso de corticosteroides;
- neoplasias malignas dependientes de hormonas de las glándulas mamarias y varios órganos del sistema reproductivo, o sospecha de ellas;
- tiempo de lactancia;
- tabaquismo por personas mayores de 35 años (más de quince cigarrillos por día);
- hipersensibilidad a los componentes constituyentes de la droga;
- embarazo o su asunción.

Con cuidado
Las revisiones de mujeres sobre "Lindinet 20" confirman que debe tener mucho cuidado al usar el medicamento en pacientes con factores de riesgo que aumentan la probabilidad de trombosis de las venas o arterias, así como tromboembolismo. Factores de riesgo:
- predisposición genética del paciente a la trombosis (trombosis, defectos circulatorios del cerebro e infarto de miocardio en la juventud de los familiares);
- edad mayor de 35 años;
- de fumar;
- patología hepática;
- angioedema edema hereditario;
- herpes de mujeres embarazadas;
- cloasma;
- corea de Sydenham;
- porfiria;
- corea y otras enfermedades que aparecen o empeoran durante el uso previo de hormonas sexuales o durante el parto;
- obesidad con un índice de peso superior a 30 kg por m 2;
- hipertensión arterial;
- síndrome urémico hemolítico;
- defectos valvulares, dislipoproteinemia, fibrilación auricular;
- epilepsia, inmovilización prolongada, migraña, trauma severo;
- intervención quirúrgica en las extremidades inferiores, cirugía mayor, tromboflebitis superficial, anemia de células falciformes, enfermedad de Crohn, puerperio, venas varicosas, diabetes mellitus (no complicada con trastornos vasculares), colitis ulcerosa, patologías hepáticas agudas y crónicas, lupus eritematoso sistémico, anomalías en pruebas bioquímicas, deficiencia de antitrombina III y proteína C o S, incluyendo anticuerpos contra cardiolipina, depresión severa, hiperhomocisteinemia, anticoagulante lúpico, anticuerpos antifosfolípidos, resistencia a la proteína C activada, hipertrigliceridermia.

Efectos secundarios
Según las revisiones, "Lindinet 20" puede causar los siguientes efectos secundarios:
- órganos de los sentidos: pérdida de audición por otosclerosis;
- sistema de vasos y corazón: hipertensión arterial;
- en casos más raros: infarto de miocardio, accidente cerebrovascular, tromboembolismo de la arteria pulmonar, trombosis venosa profunda de las piernas y otros tromboembolismos arteriales y venosos;
- en casos muy raros - tromboembolismo de las venas y arterias hepáticas, mesentéricas, retinianas, hepáticas.
Pero la mayoría de las veces, el uso de "Lindinet 20", según las revisiones, no provoca reacciones negativas en el cuerpo.
Además, la herramienta puede causar otros efectos secundarios. No tan grave, pero más común:
- órganos genitales: sangrado y secreción acíclicos vaginales, candidiasis, deformación del estado de la mucosa vaginal, después de la terminación - amenorrea, desarrollo de procesos de inflamación vaginal, aumento del tamaño de las glándulas mamarias, su dolor y tensión, galactorrea;
- del sistema nervioso: estado de ánimo inestable, dolor de cabeza, depresión, migraña;
- metabolismo: aumento de peso, hiperglucemia, retención de líquidos en el cuerpo, disminución de la tolerancia a los carbohidratos, aumento en el grado de concentración de tiroglobulina;
- sistema digestivo: dolor epigástrico, náuseas, colitis ulcerosa, vómitos, enfermedad de Crohn, colelitiasis, hepatitis, adenoma hepático, prurito o exacerbación por colestasis, ictericia;
- reacciones dermatológicas: eritema nodoso, erupción cutánea, caída severa del cabello, cloasma, eritema exudativo;
- órganos sensoriales: aumento de la sensibilidad corneal en pacientes con lentes de contacto, pérdida de audición;
- otros: el desarrollo de reacciones alérgicas.
Esta información está disponible en las instrucciones y revisiones de Lindinet 20. La decisión sobre la posibilidad de un uso posterior del medicamento debe tomarse solo después de consultar con un especialista de forma individual, analizando los riesgos y beneficios de este método anticonceptivo.

instrucciones especiales
Se requiere el uso de "Lindinet 20" después de una consulta médica y un examen médico ginecológico y general.
Se recomienda examinarse cada seis meses. Teniendo en cuenta la condición clínica del paciente y los factores de riesgo para la aparición de efectos secundarios, se determinan las desventajas y ventajas de la protección oral y se decide la idoneidad de su uso.
Las revisiones de Lindinet 20 tabletas son contradictorias.
El especialista debe informar a la mujer sobre el posible empeoramiento de sus enfermedades existentes, los efectos indeseables del medicamento y la visita obligatoria al médico si su salud empeora. La anticoncepción hormonal también se cancela si alguna de las siguientes condiciones o enfermedades empeora o se presenta: epilepsia, patología. Pueden causar el desarrollo de insuficiencia renal y cardiovascular, enfermedades del sistema de hemostasia, migraña, probabilidad de desarrollar enfermedades ginecológicas dependientes de estrógenos, diabetes mellitus sin defectos vasculares, depresión severa, desviaciones en los resultados de las pruebas de laboratorio del estado funcional de el hígado, anemia de células falciformes.
El medicamento se caracteriza por un buen efecto anticonceptivo dos semanas después del inicio de la administración y, por lo tanto, para excluir el embarazo durante este tiempo, se recomienda usar métodos de barrera anticonceptivos adicionales. Esto está confirmado por las instrucciones y revisiones de Lindinet 20.
En el contexto de tomar anticonceptivos orales hormonales, aumenta la probabilidad de enfermedades tromboembólicas arteriales y venosas. Es necesario tener en cuenta la posible (pero muy rara) aparición de tromboembolismo venoso o arterial de los vasos mesentéricos, renales, hepáticos o retinianos.

Factores de riesgo
Los factores que aumentan el riesgo de desarrollar patologías tromboembólicas venosas o arteriales son: predisposición hereditaria, obesidad, tabaquismo excesivo, hipertensión arterial, dislipoproteinemia, valvulopatías con defectos hemodinámicos, diabetes mellitus con lesiones vasculares, fibrilación auricular. Las reseñas de mujeres sobre "Lindinet 20" durante 20 años se considerarán al final del artículo.
El riesgo también aumenta con la edad del paciente, con inmovilización prolongada debido a una intervención quirúrgica extensa, incluidas operaciones en las extremidades inferiores, o después de una lesión grave. Durante las operaciones electivas, se recomienda el medicamento para cancelar el medicamento cuatro semanas antes del evento y reanudarlo catorce días después de la removilización. De acuerdo con las revisiones e instrucciones de uso, Lindinet 20 requiere supervisión médica constante para la enfermedad de Crohn diagnosticada, el lupus eritematoso sistémico, la diabetes mellitus, el síndrome urémico hemolítico, la colitis ulcerosa de naturaleza inespecífica, la anemia falciforme y también en el período posparto. La probabilidad de desarrollar patologías tromboembólicas de venas o arterias aumenta la resistencia a la proteína C activada, la falta de antitrombina III, las proteínas S y C, así como la presencia de anticuerpos antifosfolípidos. La recepción del medicamento se considera uno de los muchos factores que afectan el desarrollo del cáncer de cuello uterino o de mama.
Así que con precaución se debe tomar "Lindinet 20". Las reseñas sobre anticonceptivos en la red son abundantes, lo ayudarán a tomar la decisión correcta.
Un aumento en el número de registros de tales enfermedades en pacientes que toman anticonceptivos hormonales puede deberse a una supervisión médica irregular y exámenes apropiados. Con la protección oral hormonal prolongada, hay que tener en cuenta la posible aparición de un tumor hepático de carácter maligno o benigno en el estudio diagnóstico diferencial del dolor abdominal asociado a sangrado en el interior del peritoneo o aumento de volumen hepático.
Esto está confirmado por las revisiones de Lindinet 20. Las mujeres mayores de 35 años que tienen predisposición al cloasma, es deseable estar menos bajo los rayos directos del sol o la radiación ultravioleta.

La herramienta reduce su efecto anticonceptivo en el caso de que se olvidó la próxima dosis, con diarrea y vómitos, mientras que el uso de medicamentos que pueden afectar su eficacia. Para evitar la concepción, la paciente debe utilizar barreras protectoras adicionales de acuerdo con las recomendaciones. Si se produce un sangrado irregular o manchado, y no hay menstruación durante un descanso de una semana, esto puede indicar un embarazo. Es por eso que, antes de usar las tabletas del nuevo blíster, es necesario discutir todos los matices con el médico y comenzar el tratamiento nuevamente solo después de excluir el embarazo. La presencia de un componente de estrógeno en la preparación puede afectar el resultado de las pruebas de laboratorio del grado de lipoproteínas y proteínas de transporte, datos funcionales de los riñones, la glándula tiroides, el hígado, la hemostasia y las glándulas suprarrenales. Esto está confirmado por las instrucciones y revisiones de los médicos sobre "Lindinet 20".
Puede usar el medicamento después de la hepatitis viral aguda no antes de seis meses después, si el funcionamiento del hígado se ha normalizado. Los pacientes que fuman tienen más probabilidades de desarrollar enfermedades vasculares, especialmente después de los 35 años (el nivel de riesgo también está determinado por parámetros de edad y la cantidad de cigarrillos fumados durante el día). Significa que "Lindinet 20" no puede proteger contra la infección con diversas infecciones sexuales, incluida la infección por VIH. No se ha identificado el impacto de la droga en la capacidad de la mujer para conducir mecanismos y vehículos.
Interacción con otras drogas
Los inductores de enzimas microsomales hepáticas (barbitúricos, oxcarbazepina, rifampicina, hidantoína, felbamato, fenilbutazona, rifabutina, griseofulvina, topiramato, fenitoína), antibióticos (tetraciclina, "ampicilina") ayudan a reducir el grado de etinilestradiol en el plasma sanguíneo.
Los inhibidores de las enzimas hepáticas aumentan el nivel de etinilestradiol en el plasma sanguíneo.
Medicamentos que aumentan la motilidad gastrointestinal, reducen la absorción de ingredientes activos activos y su concentración en el plasma sanguíneo cuando se usan con Lindinet 20.
El ácido ascórbico y otros agentes que son susceptibles a la sulfatación en la pared intestinal ralentizan la sulfatación del etinilestradiol y aumentan su biodisponibilidad. El uso simultáneo de tetraciclina, ritonavir, rifampicina, ampicilina, barbitúricos, primidona, carbamazepina, topiramato, fenilbutazona, fenitoína, griseofulvina también conduce a una disminución del efecto anticonceptivo de la droga, "Felbamata", "Oxcarbazepina".
Es por eso que durante la recepción y durante una semana (con uso simultáneo con "Rifampicina" - cuatro semanas) después del tratamiento con los medicamentos enumerados, el paciente debe usar métodos anticonceptivos de barrera indirectos.
No es deseable prescribir simultáneamente medicamentos con la hierba de San Juan, ya que aumenta la probabilidad de sangrado intermenstrual. Los pacientes con un diagnóstico como diabetes mellitus pueden necesitar ajustar la dosis de medicamentos hipoglucemiantes.
Hola Inna.
El medicamento "Lindinet-20" está incluido en el grupo clínico y farmacológico de anticonceptivos orales monofásicos. Los principales ingredientes activos que contiene son análogos sintéticos de las hormonas sexuales: etinilestradiol y gestodeno. La tarea principal de dicho medicamento es prevenir la aparición de un embarazo no deseado en una mujer. La acción de tales tabletas no es solo bloquear la maduración del óvulo, sino también afectar el endometrio y la composición del moco cervical.
Aceptación y cancelación de anticonceptivos orales hormonales
El curso de tomar el medicamento "Lindinet-20" es de 21 días. Durante este tiempo, la mujer debe tomar 1 tableta sin espacios. Una vez que finaliza el empaque del medicamento, se realiza un descanso de 7 días, durante el cual debe comenzar el sangrado de la vagina, la llamada reacción similar a la menstrual. Por lo tanto, bajo la influencia de las hormonas que forman parte de la droga, una mujer forma una apariencia de ciclo menstrual.
Después del final del descanso, puede continuar tomando el medicamento de un nuevo paquete (blíster) o dejar de usar este tipo de anticonceptivo. Los médicos recomiendan encarecidamente que termine completamente el paquete del medicamento antes de dejar de tomar las píldoras, si no existen contraindicaciones graves para su uso.
Naturalmente, mientras toma tales drogas, la producción de hormonas sexuales en una mujer cambia, porque ingresan a su cuerpo desde el exterior. Por supuesto, la abolición de un anticonceptivo puede convertirse en un fuerte estrés para el cuerpo femenino, por lo que la restauración del funcionamiento natural del cuerpo, por regla general, no ocurre de inmediato. En algunas mujeres, el ciclo menstrual normal se restablece dentro del primer mes después de suspender el medicamento y, para algunas, puede demorar alrededor de un año. Aunque en promedio, la normalización del ciclo menstrual toma alrededor de 3 meses.
Qué puede pasar después de suspender los anticonceptivos orales
Muchos notan que después de suspender el uso de tales medicamentos, se observa: un deterioro temporal en la condición del cabello y la piel, un aumento en la manifestación del acné, un cambio en el peso corporal, cambios de humor, dolor en el abdomen y mama. glándulas En cuanto al ciclo menstrual, puede haber amenorrea (ausencia de menstruación), anovulación. Asimismo, entre los efectos secundarios asociados a la suspensión del uso de anticonceptivos, se encuentra la posible alteración de la menstruación (aumento o disminución de su duración y volumen de sangre liberado). En algunas mujeres, en el contexto de la interrupción de las drogas, se observa sangrado uterino, la aparición de sangrado intermenstrual de la vagina.
Causas del flujo marrón a mitad del ciclo
Uno de los factores que se asocia con la aparición de síntomas detallados son los cambios hormonales en el cuerpo. Sin embargo, pueden ser causados no solo por la suspensión de los anticonceptivos orales, sino también por enfermedades que afectan los órganos del sistema neuroendocrino. Además, la secreción marrón puede estar asociada con enfermedades infecciosas e inflamatorias de la pelvis pequeña, la presencia de erosiones y pólipos en la vagina, cambios patológicos en los tejidos de los órganos genitales.
Es posible que el motivo de su condición haya sido la suspensión del anticonceptivo. Pero puedes ver por ti mismo que otros factores pueden conducir a esto. Desafortunadamente, para determinar la causa exacta de dicha descarga y prescribir el tratamiento (si es necesario), es necesaria una visita personal al médico.
Titular del certificado de registro:
GEDEON RICHTER Plc.
Código ATX para LINDINET 20
G03AA10 (gestodeno y estrógeno)
Análogos de la droga según códigos ATC:
Debe consultar a su médico antes de usar LINDINET 20. Estas instrucciones de uso son solo para fines informativos. Para obtener más información, consulte la anotación del fabricante.
Grupo clínico y farmacológico
23.032 (Anticonceptivo oral monofásico)
Forma de liberación, composición y embalaje.
Comprimidos recubiertos con película de color amarillo claro, redondos, biconvexos, sin rotular por ambas caras; sobre un quiebre de color blanco o casi blanco con un ribete amarillo claro.
Excipientes: edetato de calcio y sodio, estearato de magnesio, dióxido de silicio coloidal, povidona, almidón de maíz, lactosa monohidrato.
Composición de recubrimiento: colorante amarillo de quinoleína (D+S amarillo No. 10) (E104), povidona, dióxido de titanio, macrogol 6000, talco, sacarosa.
21 piezas - blisters (1) - packs de cartón.21 uds. - blisters (3) - packs de cartón.
efecto farmacológico
Anticonceptivo oral monofásico. Inhibe la secreción de hormonas gonadotrópicas de la glándula pituitaria. El efecto anticonceptivo de la droga está asociado con varios mecanismos. El componente estrogénico de la droga es etinilestradiol, un análogo sintético de la hormona folicular estradiol, que, junto con la hormona del cuerpo lúteo, participa en la regulación del ciclo menstrual. El componente progestágeno es gestodeno, un derivado de la 19-nortestosterona, que es superior en fuerza y selectividad de acción no solo a la hormona natural del cuerpo lúteo progesterona, sino también a otros progestágenos sintéticos (por ejemplo, levonorgestrel). Debido a su alta actividad, el gestodeno se usa en dosis bajas, en las que no presenta propiedades androgénicas y prácticamente no tiene efecto sobre el metabolismo de los lípidos y los carbohidratos.
Junto con los mecanismos centrales y periféricos indicados que impiden la maduración de un óvulo capaz de fertilizar, el efecto anticonceptivo se debe a una disminución de la susceptibilidad del endometrio al blastocisto, así como a un aumento de la viscosidad de la mucosidad en el cuello uterino, lo que lo hace relativamente intransitable para los espermatozoides. Además del efecto anticonceptivo, el medicamento, cuando se toma regularmente, también tiene un efecto terapéutico, normaliza el ciclo menstrual y ayuda a prevenir el desarrollo de una serie de enfermedades ginecológicas, incluido. naturaleza tumoral.
Farmacocinética
gestodeno
Succión
Después de la administración oral, se absorbe rápida y completamente en el tracto gastrointestinal. Después de una dosis única, la Cmax se observa después de 1 hora y es de 2-4 ng/ml. Biodisponibilidad - alrededor del 99%.
Distribución
El gestodeno se une a la albúmina y a la globulina transportadora de hormonas sexuales (SHBG). 1-2% está en plasma en forma libre, 50-75% se une específicamente a SHBG. Un aumento en el nivel de SHBG en la sangre causado por etinilestradiol afecta el nivel de gestodeno: la fracción asociada con SHBG aumenta y la fracción asociada con albúmina disminuye. Vd promedio - 0.7-1.4 l / kg. La farmacocinética del gestodeno depende del nivel de SHBG. La concentración de SHBG en el plasma sanguíneo bajo la influencia del estradiol aumenta 3 veces. Con la ingesta diaria, la concentración de gestodeno en el plasma sanguíneo aumenta de 3 a 4 veces y en la segunda mitad del ciclo alcanza un estado de saturación.
Metabolismo y excreción
El gestodeno se biotransforma en el hígado. El aclaramiento plasmático medio es de 0,8-1 ml/min/kg. El nivel de gestodeno en el suero sanguíneo disminuye bifásicamente. T1 / 2 en la fase β - 12-20 horas El gestodeno se excreta solo en forma de metabolitos, 60% en la orina, 40% en las heces. Metabolitos T1 / 2: aproximadamente 1 día.
Etinilestradiol
Succión
Después de la administración oral, el etinilestradiol se absorbe rápidamente y casi por completo. La Cmax media en suero sanguíneo se alcanza 1-2 horas después de la ingestión y es de 30-80 pg/ml. La biodisponibilidad absoluta debida a la conjugación presistémica y al metabolismo primario es de alrededor del 60 %.
Distribución
Completamente (alrededor del 98,5%), pero no se une específicamente a la albúmina e induce un aumento en el nivel de SHBG en el suero sanguíneo. Vd promedio - 5-18 l / kg.
Css se establece a los 3-4 días de tomar el medicamento, y es un 20% más alto que después de una sola dosis.
Metabolismo
Sufre hidroxilación aromática con formación de metabolitos hidroxilados y metilados, que están presentes en forma de metabolitos libres o en forma de conjugados (glucurónidos y sulfatos). El aclaramiento metabólico del plasma sanguíneo es de aproximadamente 5-13 ml.
cría
La concentración sérica disminuye bifásicamente. T1 / 2 en la fase β es de aproximadamente 16-24 horas El etinilestradiol se excreta solo en forma de metabolitos, en una proporción de 2: 3 con la orina y la bilis. Metabolitos T1 / 2: aproximadamente 1 día.
LINDINET 20: DOSIS
Asigne 1 tableta / día durante 21 días, si es posible a la misma hora del día. Después de tomar la última tableta del paquete, se toma un descanso de 7 días, durante el cual ocurre el sangrado por deprivación. Al día siguiente, después de un descanso de 7 días (es decir, 4 semanas después de tomar la primera tableta, el mismo día de la semana), se reanuda el medicamento.
El primer comprimido de Lindinet 20 debe tomarse del 1 al 5 día del ciclo menstrual.
Cuando cambie a Lindinet 20 desde otro anticonceptivo oral combinado, la primera tableta de Lindinet 20 debe tomarse después de tomar la última píldora del paquete de otro anticonceptivo hormonal oral, el primer día del sangrado por deprivación.
Cuando cambie a Lindinet 20 de medicamentos que contienen solo progestágeno ("mini-píldora", inyecciones, implante), cuando tome "mini-píldora", puede comenzar a tomar Lindinet 20 en cualquier día del ciclo, cambiar de usar un implante a tomar Lindinet 20 puede ser al día siguiente de la extracción del implante, cuando se usan inyecciones, en la víspera de la última inyección. En estos casos, se deben utilizar métodos anticonceptivos adicionales en los primeros 7 días.
Después de un aborto en el primer trimestre del embarazo, Lindinet 20 puede tomarse inmediatamente después de la operación. En este caso, no es necesario utilizar métodos anticonceptivos adicionales.
Después del parto o después de un aborto en el segundo trimestre del embarazo, el medicamento se puede tomar entre los días 21 y 28. En estos casos, se deben utilizar métodos anticonceptivos adicionales en los primeros 7 días. Con un inicio tardío de tomar el medicamento en los primeros 7 días, se debe usar un método anticonceptivo de barrera adicional. En el caso de que el contacto sexual haya tenido lugar antes del inicio de la anticoncepción, antes de comenzar el medicamento, se debe excluir el embarazo o se debe posponer el inicio del medicamento hasta la primera menstruación.
Si olvida una píldora, debe tomar la píldora olvidada lo antes posible. Si el intervalo para tomar el efecto del medicamento no disminuye, en cuyo caso no es necesario usar un método anticonceptivo adicional. Los comprimidos restantes deben tomarse a la hora habitual. Si el intervalo fue de más de 12 horas, entonces el efecto anticonceptivo del medicamento puede disminuir. En tales casos, no debe compensar la dosis omitida, continúe tomando el medicamento como de costumbre, pero en los próximos 7 días, debe usar un método anticonceptivo adicional. Si al mismo tiempo quedan menos de 7 tabletas en el paquete, el medicamento del siguiente paquete debe iniciarse sin interrupción. En este caso, el sangrado por deprivación no ocurre hasta que se completa el segundo paquete, pero puede ocurrir manchado o sangrado intermenstrual.
Si el sangrado por abstinencia no ocurre después de terminar de tomar el medicamento del segundo paquete, entonces se debe descartar el embarazo antes de continuar tomando el medicamento.
Si los vómitos y / o la diarrea comienzan dentro de las 3 a 4 horas posteriores a la toma del medicamento, el efecto anticonceptivo puede disminuir. En tales casos, debe proceder de acuerdo con las instrucciones para omitir las píldoras. Si la paciente no quiere desviarse del régimen anticonceptivo habitual, las píldoras olvidadas deben tomarse de otro paquete.
Para acelerar el inicio de la menstruación, debe reducir la pausa para tomar el medicamento. Cuanto más corta sea la pausa, más probable es que ocurra un sangrado intermenstrual o manchado mientras se toman las píldoras del siguiente paquete (similar a los casos con menstruación retrasada).
Para retrasar el inicio de la menstruación, el medicamento debe continuarse desde un nuevo paquete sin un descanso de 7 días. La menstruación se puede retrasar tanto como sea necesario hasta el final de la última píldora del segundo paquete. Con un retraso en la menstruación, puede ocurrir sangrado intermenstrual o manchado. La ingesta regular de Lindinet 20 puede restablecerse después del descanso habitual de 7 días.
Sobredosis
No se han descrito síntomas graves después de tomar el medicamento en dosis altas.
Síntomas: náuseas, vómitos, en niñas - secreción sanguinolenta de la vagina.
Tratamiento: se prescribe una terapia sintomática, no existe un antídoto específico.
la interacción de drogas
La actividad anticonceptiva de Lindinet 20 se reduce cuando se toma simultáneamente con ampicilina, tetraciclina, rifampicina, barbitúricos, primidona, carbamazepina, fenilbutazona, fenitoína, griseofulvina, topiramato, felbamato, oxcarbazepina. El efecto anticonceptivo de los anticonceptivos orales se reduce con el uso de estas combinaciones, el sangrado intermenstrual y los trastornos menstruales se vuelven más frecuentes. Mientras toma Lindinet 20 con los medicamentos anteriores, así como dentro de los 7 días posteriores a la finalización del curso de tomarlos, es necesario usar métodos anticonceptivos adicionales no hormonales (condones, geles espermicidas). Cuando se usa rifampicina, se deben usar métodos anticonceptivos adicionales dentro de las 4 semanas posteriores a la finalización del curso de su administración.
Cuando se usa simultáneamente con Lindinet 20, cualquier medicamento que aumente la motilidad gastrointestinal reduce la absorción de sustancias activas y su nivel en el plasma sanguíneo.
La sulfatación del etinilestradiol ocurre en la pared intestinal. Los fármacos que también experimentan sulfatación en la pared intestinal (incluido el ácido ascórbico) inhiben de manera competitiva la sulfatación del etinilestradiol y, por lo tanto, aumentan la biodisponibilidad del etinilestradiol.
Los inductores de las enzimas hepáticas microsomales reducen el nivel de etinilestradiol en el plasma sanguíneo (rifampicina, barbitúricos, fenilbutazona, fenitoína, griseofulvina, hidantoína, felbamato, rifabutina, oscarbazepina).
Los inhibidores de las enzimas hepáticas (itraconazol, fluconazol) aumentan los niveles plasmáticos de etinilestradiol.
Algunos antibióticos (ampicilina, tetraciclina), que impiden la circulación intrahepática de estrógenos, reducen el nivel de etinilestradiol en plasma.
El etinilestradiol, al inhibir las enzimas hepáticas o acelerar la conjugación (principalmente la glucuronidación), puede afectar el metabolismo de otras drogas (incluyendo ciclosporina, teofilina); la concentración de estos fármacos en el plasma sanguíneo puede aumentar o disminuir.
Con el uso simultáneo de Lindinet 20 con la hierba de San Juan (incluida la infusión), la concentración de sustancias activas en la sangre disminuye, lo que puede provocar un sangrado intermenstrual y un embarazo. La razón de esto es el efecto inductor de la hierba de San Juan sobre las enzimas hepáticas, que continúa durante otras 2 semanas después de completar el curso de tomar la hierba de San Juan. No se recomienda esta combinación de medicamentos.
Ritonavir reduce el AUC de etinilestradiol en un 41%. En este sentido, durante el uso de ritonavir, se debe usar un anticonceptivo hormonal con un mayor contenido de etinilestradiol o se deben usar métodos anticonceptivos no hormonales adicionales.
Puede ser necesario corregir el régimen de dosificación cuando se usan agentes hipoglucemiantes, tk. los anticonceptivos orales pueden reducir la tolerancia a los carbohidratos, aumentar la necesidad de insulina o agentes antidiabéticos orales.
Embarazo y lactancia
El medicamento está contraindicado para su uso durante el embarazo y la lactancia.
En pequeñas cantidades, los componentes del medicamento se excretan en la leche materna.
Cuando se usa durante la lactancia, la producción de leche puede disminuir.
LINDINET 20: EFECTOS SECUNDARIOS
Efectos secundarios que requieren la suspensión del fármaco.
Del lado del sistema cardiovascular: hipertensión arterial; raramente - tromboembolismo arterial y venoso (incluido infarto de miocardio, accidente cerebrovascular, trombosis venosa profunda de las extremidades inferiores, embolismo pulmonar); muy raramente - tromboembolismo arterial o venoso de las arterias y venas hepáticas, mesentéricas, renales, retinales.
De los sentidos: hipoacusia por otosclerosis.
Otros: síndrome urémico hemolítico, porfiria; raramente - exacerbación del lupus eritematoso sistémico reactivo; muy raramente: corea de Sydenham (que desaparece después de suspender el medicamento).
Otros efectos secundarios son más comunes pero menos graves. La conveniencia de continuar con el uso del medicamento se decide individualmente después de consultar con un médico, según la relación beneficio / riesgo.
Por parte del sistema reproductivo: sangrado acíclico / secreción sanguinolenta de la vagina, amenorrea después de la interrupción del medicamento, cambios en el estado del moco vaginal, desarrollo de procesos inflamatorios en la vagina, candidiasis, tensión, dolor, agrandamiento de la glándulas mamarias, galactorrea.
Por parte del aparato digestivo: dolor epigástrico, náuseas, vómitos, enfermedad de Crohn, colitis ulcerosa, aparición o exacerbación de ictericia y/o prurito asociado a colestasis, colelitiasis, hepatitis, adenoma hepático.
Reacciones dermatológicas: eritema nodoso, eritema exudativo, exantema, cloasma, aumento de la caída del cabello.
Del lado del sistema nervioso central: dolor de cabeza, migraña, labilidad del estado de ánimo, depresión.
De los órganos sensoriales: pérdida de audición, aumento de la sensibilidad de la córnea (al usar lentes de contacto).
Por parte del metabolismo: retención de líquidos en el cuerpo, cambio (aumento) en el peso corporal, disminución de la tolerancia a los carbohidratos, hiperglucemia, aumento de los niveles de TG.
Otros: reacciones alérgicas.
Términos y condiciones de almacenamiento
El medicamento debe almacenarse fuera del alcance de los niños a una temperatura que no exceda los 30 ° C. Vida útil - 3 años.
Indicaciones
- anticoncepción.
Contraindicaciones
- la presencia de factores de riesgo graves y/o múltiples de trombosis venosa o arterial (incl.
- lesiones complicadas del aparato valvular del corazón,
- fibrilación auricular,
- enfermedades de los vasos cerebrales o arterias coronarias,
- hipertensión arterial severa o moderada con presión arterial ≥ 160/100 mm Hg);
- la presencia o indicación de antecedentes de precursores de trombosis (incl.
- ataque isquémico transitorio,
- angina de pecho);
- migraña con síntomas neurológicos focales,
- incluido
- en Historia;
- trombosis/tromboembolismo venoso o arterial (incl.
- infarto de miocardio,
- ataque,
- trombosis venosa profunda,
- embolia pulmonar) en la actualidad o en la historia;
- la presencia de tromboembolismo venoso en la historia;
- cirugía con inmovilización prolongada;
- diabetes mellitus (con angiopatía);
- pancreatitis (incluyendo
- en Historia)
- acompañado de hipertrigliceridemia severa;
- dislipidemia;
- enfermedad hepática grave
- ictericia colestásica (incl.
- durante el embarazo)
- hepatitis,
- incluido
- en la historia (antes de la normalización de los parámetros funcionales y de laboratorio y dentro de los 3 meses posteriores a su normalización);
- ictericia al tomar GCS;
- colelitiasis en la actualidad o en la historia;
- Síndrome de Gilbert
- Síndrome de Dubin-Johnson,
- síndrome de rotor;
- tumores hepáticos (incluyendo
- en Historia);
- picazón severa,
- otosclerosis o su progresión durante un embarazo anterior o tomando corticosteroides;
- neoplasias malignas dependientes de hormonas de los órganos genitales y las glándulas mamarias (incl.
- si son sospechosos);
- sangrado vaginal de etiología desconocida;
- fumar más de 35 años (más de 15 cigarrillos por día);
- embarazo o sospecha del mismo;
- período de lactancia;
- hipersensibilidad a los componentes de la droga.
El medicamento debe prescribirse con precaución en condiciones que aumentan el riesgo de desarrollar trombosis / tromboembolismo venoso o arterial: edad superior a 35 años, tabaquismo, predisposición hereditaria a la trombosis (trombosis, infarto de miocardio o accidente cerebrovascular a una edad temprana en uno de los inmediatos parientes), síndrome urémico hemolítico, angioedema hereditario, enfermedades hepáticas, enfermedades que surgieron o empeoraron por primera vez durante el embarazo o en el contexto de una ingesta previa de hormonas sexuales (incluyendo porfiria, herpes en el embarazo, corea / enfermedad de Sydenham /, corea de Sydenham, cloasma), obesidad (índice de masa corporal superior a 30 kg/m2), dislipoproteinemia, hipertensión arterial, migraña, epilepsia, valvulopatías, fibrilación auricular, inmovilización prolongada, cirugía mayor, cirugía de las extremidades inferiores, traumatismos graves, varices y varices superficiales. tromboflebitis, puerperio (mujeres no lactantes /21 días después del parto/; mujeres lactantes después del final del período de lactancia), la presencia de depresión severa (incluidos los antecedentes), cambios en los parámetros bioquímicos (resistencia a la proteína C activada, hiperhomocisteinemia, deficiencia de antitrombina III, deficiencia de proteína C o S, anticuerpos antifosfolípidos, incl. . anticuerpos contra la cardiolipina, anticoagulante lúpico), diabetes mellitus no complicada con trastornos vasculares, LES, enfermedad de Crohn, colitis ulcerosa, anemia de células falciformes, hipertrigliceridemia (incluyendo antecedentes familiares), enfermedad hepática aguda y crónica.
instrucciones especiales
Antes de comenzar a usar el medicamento, es necesario realizar un examen médico general (antecedentes familiares y personales detallados, medición de la presión arterial, pruebas de laboratorio) y un examen ginecológico (incluido el examen de las glándulas mamarias, órganos pélvicos, análisis citológico de un cuello uterino frotis). Un examen similar durante el período de toma del medicamento se lleva a cabo regularmente, cada 6 meses.
El medicamento es un anticonceptivo confiable: el índice de Pearl (un indicador de la cantidad de embarazos que ocurrieron durante el uso de un método anticonceptivo en 100 mujeres durante 1 año), cuando se usa correctamente, es de aproximadamente 0,05. Debido al hecho de que el efecto anticonceptivo del medicamento desde el inicio de la administración se manifiesta completamente el día 14, en las primeras 2 semanas de tomar el medicamento, se recomienda usar métodos anticonceptivos no hormonales adicionales.
En cada caso, antes de prescribir anticonceptivos hormonales, se valoran individualmente los beneficios o posibles efectos negativos de su uso. Este tema debe ser discutido con la paciente, quien luego de recibir la información necesaria, tomará la decisión final sobre la preferencia por anticonceptivos hormonales o de cualquier otro tipo.
El estado de salud de las mujeres debe ser monitoreado cuidadosamente. Si alguna de las siguientes condiciones/enfermedades aparece o empeora mientras toma el medicamento, debe dejar de tomarlo y cambiar a otro método anticonceptivo no hormonal:
- enfermedades del sistema de hemostasia;
- condiciones/enfermedades
- que predispone al desarrollo de enfermedades cardiovasculares.
- insuficiencia renal;
- epilepsia;
- migraña;
- el riesgo de desarrollar un tumor dependiente de estrógenos o enfermedades ginecológicas dependientes de estrógenos;
- diabetes,
- no complicado por trastornos vasculares;
- depresión severa (si la depresión está asociada con alteración del metabolismo del triptófano,
- luego, con el propósito de corregir, se puede usar vitamina B6);
- anemia falciforme,
- en algunos casos (por ejemplo,
- infección,
- hipoxia) los medicamentos que contienen estrógeno en esta patología pueden provocar tromboembolismo;
- la aparición de anomalías en las pruebas de laboratorio para evaluar la función hepática.
Enfermedades tromboembólicas
Estudios epidemiológicos han demostrado que existe una conexión entre tomar anticonceptivos hormonales orales y un mayor riesgo de desarrollar enfermedades tromboembólicas arteriales y venosas (incluyendo infarto de miocardio, accidente cerebrovascular, trombosis venosa profunda de las extremidades inferiores, embolia pulmonar). Se ha demostrado un mayor riesgo de enfermedad tromboembólica venosa, pero es significativamente menor que durante el embarazo (60 casos por 100.000 embarazos). Cuando se usan anticonceptivos orales, rara vez se observa tromboembolismo arterial o venoso de los vasos hepáticos, mesentéricos, renales o retinianos.
El riesgo de desarrollar enfermedades tromboembólicas arteriales o venosas aumenta:
- con edad;
- cuando fuma (fumar mucho y tener más de 35 años son factores de riesgo);
- con antecedentes familiares de enfermedad tromboembólica (p. ej.,
- a los padres,
- hermano o hermana).
- Si se sospecha una predisposición genética,
- es necesario consultar a un especialista antes de usar el medicamento;
- con obesidad (índice de masa corporal superior a 30 kg/m2);
- con dislipoproteinemia;
- con hipertensión arterial;
- en enfermedades de las válvulas del corazón,
- complicado por trastornos hemodinámicos;
- con fibrilación auricular;
- con diabetes,
- complicado por lesiones vasculares;
- con inmovilización prolongada,
- después de una cirugía mayor
- después de la cirugía en las extremidades inferiores,
- después de una herida severa.
En estos casos, se espera una suspensión temporal del fármaco (no más tarde de 4 semanas antes de la cirugía y reanudado no antes de 2 semanas después de la removilización).
Las mujeres después del parto tienen un mayor riesgo de enfermedad tromboembólica venosa.
Hay que tener en cuenta que la diabetes mellitus, el lupus eritematoso sistémico, el síndrome urémico hemolítico, la enfermedad de Crohn, la colitis ulcerosa, la anemia falciforme, aumentan el riesgo de desarrollar enfermedades tromboembólicas venosas.
Hay que tener en cuenta que la resistencia a la proteína C activada, la hiperhomocisteinemia, el déficit de proteínas C y S, el déficit de antitrombina III, la presencia de anticuerpos antifosfolípidos aumentan el riesgo de desarrollar enfermedades tromboembólicas arteriales o venosas.
Al evaluar la relación beneficio/riesgo de tomar el medicamento, se debe tener en cuenta que el tratamiento dirigido de esta afección reduce el riesgo de tromboembolismo. Los síntomas del tromboembolismo son:
- dolor repentino en el pecho
- que irradia a la mano izquierda;
- dificultad repentina para respirar;
- cualquier dolor de cabeza inusualmente intenso
- continuando durante mucho tiempo o apareciendo por primera vez,
- especialmente cuando se combina con pérdida repentina total o parcial de la visión o diplopía,
- afasia
- mareo
- colapsar
- epilepsia focal,
- debilidad o entumecimiento severo de la mitad del cuerpo,
- trastornos del movimiento,
- dolor unilateral severo en el músculo de la pantorrilla,
- vientre afilado.
enfermedades tumorales
Algunos estudios han informado un aumento en la incidencia de cáncer de cuello uterino en mujeres que han tomado anticonceptivos hormonales durante mucho tiempo, pero los resultados de los estudios son contradictorios. El comportamiento sexual, la infección por el virus del papiloma humano y otros factores juegan un papel importante en el desarrollo del cáncer de cuello uterino.
Un metanálisis de 54 estudios epidemiológicos mostró que existe un aumento relativo en el riesgo de cáncer de mama entre las mujeres que toman anticonceptivos hormonales orales, pero la mayor detección de cáncer de mama podría estar asociada con exámenes médicos más regulares. El cáncer de mama es raro entre las mujeres menores de 40 años, ya sea que estén tomando anticonceptivos hormonales o no, y aumenta con la edad. Tomar pastillas puede considerarse como uno de los muchos factores de riesgo. Sin embargo, se debe advertir a las mujeres sobre el riesgo potencial de desarrollar cáncer de mama con base en una evaluación de riesgo-beneficio (protección contra el cáncer de ovario y de endometrio).
Hay pocos informes sobre el desarrollo de tumores hepáticos benignos o malignos en mujeres que toman anticonceptivos hormonales durante mucho tiempo. Esto debe tenerse en cuenta en la evaluación diagnóstica diferencial del dolor abdominal, que puede estar asociado a un aumento del tamaño del hígado o sangrado intraperitoneal.
El cloasma puede desarrollarse en mujeres que tienen antecedentes de esta enfermedad durante el embarazo. Aquellas mujeres que corren el riesgo de desarrollar cloasma deben evitar el contacto con la luz solar o la radiación ultravioleta mientras toman Lindinet 20.
Eficiencia
La efectividad del medicamento puede disminuir en los siguientes casos: píldoras olvidadas, vómitos y diarrea, uso simultáneo de otras drogas que reducen la efectividad de las píldoras anticonceptivas.
Si el paciente está tomando simultáneamente otro medicamento que puede reducir la eficacia de las píldoras anticonceptivas, se deben usar métodos anticonceptivos adicionales.
La eficacia del medicamento puede disminuir si, después de varios meses de su uso, aparece sangrado irregular, manchado o intermenstrual, en tales casos, se recomienda continuar tomando las tabletas hasta que se terminen en el siguiente paquete. Si al final del segundo ciclo no comienza el sangrado menstrual o el manchado acíclico no cesa, deje de tomar los comprimidos y reanúdelo solo después de que se haya descartado el embarazo.
Cambios en los parámetros de laboratorio
Bajo la influencia de las píldoras anticonceptivas orales, debido al componente de estrógeno, el nivel de algunos parámetros de laboratorio (parámetros funcionales del hígado, riñones, glándulas suprarrenales, glándula tiroides, indicadores de hemostasia, niveles de lipoproteínas y proteínas de transporte) puede cambiar.
información adicional
Después de sufrir hepatitis viral aguda, el medicamento debe tomarse después de la normalización de la función hepática (no antes de los 6 meses).
Con diarrea o trastornos intestinales, vómitos, el efecto anticonceptivo puede disminuir. Sin dejar de tomar el medicamento, es necesario usar métodos anticonceptivos no hormonales adicionales.
Las mujeres que fuman tienen un mayor riesgo de desarrollar enfermedades vasculares con graves consecuencias (infarto de miocardio, accidente cerebrovascular). El riesgo depende de la edad (sobre todo en mujeres mayores de 35 años) y del número de cigarrillos fumados.
Se debe advertir a una mujer que el medicamento no protege contra la infección por VIH (SIDA) y otras enfermedades de transmisión sexual.
Influencia en la capacidad para conducir vehículos y mecanismos de control.
No se han realizado estudios sobre el efecto del medicamento Lindinet 20 en la capacidad para conducir un automóvil y trabajar con maquinaria.
Uso para insuficiencia renal
Uso en violación de la función hepática.
Contraindicado en violaciones de la función hepática.
Anticonceptivo oral combinado. Bloquea la acción de las gonadotropinas. El efecto primario se manifiesta por la inhibición de la ovulación. El uso de la droga conduce a un cambio en las características del moco cervical, lo que dificulta que los espermatozoides ingresen a la cavidad uterina y afecta el endometrio, lo que reduce la posibilidad de implantación de un óvulo fertilizado. Todo esto contribuye a la prevención del embarazo.
Los anticonceptivos orales, además de prevenir el embarazo, tienen una serie de propiedades positivas.
Efecto regulador sobre el ciclo menstrual.
El ciclo mensual se vuelve regular, la frecuencia de dismenorrea disminuye. Reduce la pérdida de sangre y la pérdida de hierro durante la menstruación.
Efectos asociados con la inhibición de la ovulación
Se reduce la incidencia de quistes ováricos funcionales y embarazo ectópico.
Otros efectos
La frecuencia de aparición de fibroadenomas y fibroquistes en las glándulas mamarias, procesos inflamatorios en los órganos pélvicos, se reduce el riesgo de cáncer de endometrio y mejora el estado de la piel con acné.
El gestodeno se absorbe rápida y casi completamente después de la administración oral. La concentración máxima en el plasma sanguíneo se observa 1 hora después de la ingestión, es de 2-4 ng / ml. Biodisponibilidad - alrededor del 99%. En el plasma, el gestodeno se une a la albúmina y a la globulina transportadora de hormonas sexuales. Alrededor del 1-2% del esteroide está en forma libre, el 50-75% se une específicamente a la globulina. Al aumentar el nivel de globulina transportadora de hormonas sexuales en la sangre, el etinilestradiol aumenta la fracción de gestodeno asociada con él y reduce su fracción asociada con la albúmina. El volumen medio de distribución de gestodeno es de 0,7-1,4 l/kg de peso corporal. El metabolismo del gestodeno se lleva a cabo a lo largo del camino característico de todos los esteroides. El aclaramiento promedio es de 0.8-1.0 ml / min por 1 kg de peso corporal.
El nivel de gestodeno en el suero sanguíneo disminuye bifásicamente. La vida media en la fase terminal es de 12 a 20 horas.
Se excreta solo en forma de metabolitos: 60% - con orina, 40% - con heces. La vida media de los metabolitos es de aproximadamente 24 horas.
La farmacocinética del gestodeno depende del nivel de globulina transportadora de hormonas sexuales. La concentración en la sangre de globulina que se une a las hormonas sexuales, bajo la influencia del etinilestradiol, aumenta 3 veces. Con la ingesta diaria, el nivel de gestodeno en el plasma sanguíneo aumenta de 3 a 4 veces y se equilibra en la segunda mitad del ciclo.
Después de la administración oral, el etinilestradiol se absorbe rápida y casi completamente. La concentración máxima en suero sanguíneo se alcanza 1-2 horas después de la administración y es de 30-80 pg/ml. La biodisponibilidad debida a la conjugación presistémica y al metabolismo es de alrededor del 60 %. El etinilestradiol se une por completo, pero de forma no específica, a la albúmina (alrededor del 98,5 %) e induce un aumento en el nivel de globulina que se une a las hormonas sexuales en el suero sanguíneo. El volumen medio de distribución es de 5-18 l/kg. El etinilestradiol se metaboliza principalmente por hidroxilación aromática, dando como resultado la formación de metabolitos hidroxilados y metilados presentes en forma de metabolitos libres o en forma de conjugados (glucurónidos y sulfatos). El aclaramiento metabólico del etinilestradiol es de aproximadamente 5-13 ml/min por 1 kg de peso corporal. La concentración sérica disminuye bifásicamente. La vida media en la segunda fase es de 16 a 24 horas.El etinilestradiol se excreta solo en forma de metabolitos con la orina y la bilis en una proporción de 2:3. La vida media de los metabolitos es de aproximadamente 24 horas.La concentración de equilibrio se establece al tercer o cuarto día de administración.
Indicaciones para el uso de la droga Lindinet.
Anticoncepción.
El uso de la droga Lindinet
El medicamento debe tomarse durante 21 días, 1 tableta por día (si es posible al mismo tiempo). Después de eso, tómate un descanso de 7 días. La próxima tableta 21 debe tomarse al día siguiente después de un descanso de 7 días (después de 4 semanas en el mismo día de la semana en que se inició el medicamento). Durante el descanso de 7 días, aparece un sangrado similar al menstrual debido a la suspensión del medicamento.
Primera dosis de la droga.
Lindinet 20 y Lindinet 30 se empiezan a tomar a partir del 1er día del ciclo menstrual.
Cambiar a Lindinet 20 o Lindinet 30 desde otro anticonceptivo oral
El primer comprimido de Lindinet 20 o Lindinet 30 debe tomarse después de tomar el último comprimido del envase anterior de otro anticonceptivo hormonal oral el primer día del sangrado menstrual.
Cambio a Lindinet 20 o Lindinet 30 desde preparaciones con progestágeno solo (minipíldoras, inyecciones, implantes)
Con una minipíldora, puede cambiar a tomar Lindinet 20 o Lindinet 30 en cualquier día del ciclo. Desde el implante, puede cambiar a Lindinet 20 o Lindinet 30 al día siguiente de la extracción del implante; después de aplicar la solución inyectable, el día anterior a la inyección.
En tales casos, se deben usar métodos anticonceptivos adicionales en los primeros 7 días.
Tomar Lindinet 20 o Lindinet 30 después de un aborto en el primer trimestre del embarazo
Después de un aborto, puede tomar el medicamento de inmediato; en este caso, no hay necesidad de utilizar un método anticonceptivo adicional.
tomando la droga Lindinet 20 o Lindinet 30 después del parto o después de un aborto en el segundo trimestre del embarazo
El medicamento se puede iniciar 28 días después del parto o aborto. En estos casos, se deben utilizar métodos anticonceptivos adicionales en los primeros 7 días.
Si hubo relaciones sexuales después del parto o aborto, se debe excluir el embarazo antes de tomar el medicamento.
medicamento perdido
Si se olvidó el medicamento, la tableta olvidada debe tomarse lo antes posible. Si la interrupción en la admisión fue de menos de 12 horas, entonces la efectividad del medicamento no disminuirá y no hay necesidad de un método anticonceptivo adicional. Los comprimidos restantes se toman a la hora habitual.
Si la pausa para tomar el medicamento fue de más de 12 horas, su efectividad puede disminuir. En este caso, las tabletas olvidadas se pueden omitir y las siguientes tabletas se pueden tomar normalmente. En los próximos 7 días es necesario usar métodos adicionales de anticoncepción. Si quedan menos de 7 tabletas en el paquete, el medicamento del siguiente paquete se inicia sin interrupción. Al mismo tiempo, no se produce un sangrado similar al menstrual debido a la interrupción del medicamento antes de que termine de tomar el medicamento del segundo paquete, pero pueden aparecer manchas o sangrado intermenstrual.
Si no se produce un sangrado similar al menstrual debido a la interrupción del medicamento al final de su administración del segundo paquete, entonces se debe descartar el embarazo antes de continuar tomando el anticonceptivo.
Pasos a seguir cuando se vomita
Si el vómito comienza dentro de las 3-4 horas posteriores a la toma del medicamento, sus componentes activos no se absorben por completo. Esta situación debe considerarse como una dosis olvidada del medicamento y actuar en consecuencia. Si el paciente no quiere romper el régimen, las tabletas olvidadas deben tomarse del paquete adicional.
Aceleración del inicio de la menstruación o su retraso.
Con una disminución en la pausa para tomar el medicamento, existe la oportunidad de acelerar el ciclo menstrual. Cuanto más corta sea la pausa en la toma del medicamento, más probable es que no se produzca sangrado menstrual y que se presente sangrado intermenstrual o manchado cuando se tome el medicamento del siguiente paquete.
Para retrasar la menstruación, el medicamento debe continuarse desde un nuevo paquete sin interrupción. La menstruación se puede retrasar tanto como sea necesario, hasta el final de la última píldora del segundo paquete. Con un retraso en la menstruación, puede ocurrir sangrado intermenstrual o manchado. La ingesta regular del medicamento Lindinet 20 o Lindinet 30 se puede restablecer después del descanso habitual de 7 días.
Contraindicaciones para el uso de la droga Lindinet.
Periodo de embarazo o sospecha de su presencia, trombosis y tromboembolismo arterial o venoso, incluyendo antecedentes (tromboflebitis venosa profunda, tromboembolismo de ramas de la arteria pulmonar, infarto de miocardio, trombosis de arterias cerebrales), aumento del riesgo de tromboembolismo arterial o venoso (hipercoagulabilidad, defectos cardíacos , fibrilación auricular), tumor benigno o maligno, enfermedad hepática grave, tumores malignos del útero o de las glándulas mamarias en anamnesis, sangrado de la vagina de etiología desconocida, ictericia colestática o picazón de mujeres embarazadas en anamnesis, herpes de mujeres embarazadas en anamnesis, progresión de la otosclerosis en un embarazo anterior, anemia falciforme, hiperlipidemia, hipertensión grave (hipertensión arterial), angiopatía diabética, hipersensibilidad a los componentes del fármaco.
Efectos secundarios de Lindinet
En el primer período de tomar el medicamento, el 10-30% de las mujeres pueden experimentar tales efectos secundarios: congestión de las glándulas mamarias, deterioro del bienestar, manchado de sangre. Estos efectos secundarios suelen ser leves y desaparecen después de 2 a 4 ciclos. También puede revelar náuseas, vómitos, dolor de cabeza, cambios en el peso corporal y la libido, estado de ánimo depresivo, cloasma, malestar al usar lentes de contacto, raramente: niveles elevados de TG y glucosa en sangre, tolerancia disminuida a la glucosa, aumento de la presión arterial, tromboembolismo, hepatitis, adenoma. hígado, enfermedad de la vesícula biliar, ictericia, erupción cutánea, pérdida de cabello, cambios en la consistencia del flujo vaginal, infecciones fúngicas de la vagina, fatiga, diarrea.
Instrucciones especiales para el uso de la droga Lindinet.
Los anticonceptivos orales aumentan el riesgo de infarto de miocardio. Es mayor en mujeres fumadoras y con factores de riesgo adicionales (hipertensión arterial, hipertensión arterial, hipercolesterolemia, obesidad y diabetes mellitus). Con mayor riesgo cardiovascular, Lindinet 20 o Lindinet 30 deben administrarse con precaución.
El uso del medicamento Lindinet 20 o Lindinet 30 aumenta el riesgo de trombosis de venas periféricas, vasos cerebrales y complicaciones tromboembólicas. El riesgo de desarrollar complicaciones tromboembólicas venosas aumenta en el primer año de uso del medicamento entre aquellos que aún no los han tomado. Este riesgo es menos significativo que el riesgo de complicaciones tromboembólicas en mujeres embarazadas. De 100.000 mujeres embarazadas, aproximadamente 60 tienen tromboembolismo de los vasos venosos, en 1-2% de todos los casos con desenlace fatal. La frecuencia de complicaciones tromboembólicas de trombosis venosa entre mujeres que toman etinilestradiol en una dosis de ≤50 mcg en combinación con levonorgestrel es de aproximadamente 20 casos por 100 000 mujeres por año. La incidencia de complicaciones tromboembólicas en mujeres que toman gestodeno en combinación es de aproximadamente 30 a 40 casos por 100 000 mujeres por año. Entre quienes aún no han tomado anticonceptivos combinados, el riesgo aumenta en el 1er año de uso.
No se recomienda Lindinet 20 o Lindinet 30 a las mujeres que hayan notado previamente un aumento en la presión arterial o enfermedad renal. Si un paciente con hipertensión (hipertensión arterial) aún tiene la intención de tomar el medicamento, debe estar bajo supervisión médica. Con un aumento significativo en la presión arterial, el medicamento debe suspenderse. En la mayoría de las mujeres, la presión arterial vuelve a la normalidad después de suspender el fármaco. Se notó un aumento en la presión arterial con mayor frecuencia en mujeres mayores, especialmente en aquellas que tomaron el medicamento durante mucho tiempo.
Fumar aumenta significativamente el riesgo de desarrollar complicaciones cardiovasculares que pueden ocurrir al usar el medicamento Lindinet 20 o Lindinet 30. Este riesgo aumenta aún más con la edad. Se aconseja a las mujeres que toman Lindinet 20 o Lindinet 30 que dejen de fumar.
El riesgo de desarrollar trombosis arterial/venosa y complicaciones tromboembólicas aumenta con la edad, el tabaquismo, la presencia de esta patología en antecedentes familiares (enfermedad de uno de los padres o hermano, hermana a edad temprana), obesidad (índice de masa corporal 30 kg / m2), dislipoproteinemia, hipertensión (hipertensión arterial), valvulopatías, fibrilación auricular, inmovilización prolongada, operaciones mayores, operaciones en las extremidades inferiores, traumatismos graves. Debido a que el riesgo de desarrollar complicaciones tromboembólicas aumenta en el período postoperatorio, se propone dejar de tomar el medicamento 4 semanas antes de la intervención quirúrgica planificada y reanudarlo 2 semanas después de la restauración de la actividad motora.
Tomar el medicamento Lindinet 20 o Lindinet 30 debe suspenderse de inmediato si aparecen signos de tromboembolismo, como dolor en el pecho que se irradia hacia el brazo izquierdo, dolor intenso en las piernas, hinchazón de las piernas, dolor punzante al inhalar o toser, hemoptisis.
Indicadores bioquímicos que indican una tendencia a las enfermedades tromboembólicas: resistencia a la proteína C activada (APC), hiperhomocisteinemia, deficiencia de antitrombina III, proteínas C y S, presencia de anticuerpos antifosfolípidos (anticardiolipina, anticoagulante lúpico).
En algunos estudios, ha habido informes de un aumento en la incidencia de cáncer de cuello uterino en mujeres que han estado tomando anticonceptivos orales durante mucho tiempo, pero estos datos son ambiguos. La probabilidad de desarrollar cáncer de cuello uterino depende del comportamiento sexual y de otros factores (por ejemplo, la presencia del virus del papiloma humano).
Los casos identificados de cáncer de mama en quienes tomaban anticonceptivos orales se manifestaron clínicamente en una etapa más temprana que en quienes no tomaron estos medicamentos.
Hay informes aislados del desarrollo de un tumor hepático benigno en mujeres que han estado tomando anticonceptivos hormonales durante mucho tiempo. En pacientes que han estado tomando anticonceptivos orales durante mucho tiempo, se han observado casos raros de desarrollo de un tumor hepático maligno.
Cuando se usan anticonceptivos orales, a veces puede ocurrir una trombosis vascular retiniana. Con pérdida de visión (completa o parcial), exoftalmos, diplopía, edema del pezón del nervio óptico, cambios en los vasos de la retina, el medicamento debe suspenderse de inmediato.
Con la aparición o aumento en la severidad de los ataques de migraña y con dolor de cabeza inusualmente severo constante o repetido, el medicamento debe suspenderse.
El medicamento se cancela con la aparición de picazón generalizada, ataque epiléptico.
El riesgo relativo de desarrollar colelitiasis aumenta con la edad en mujeres que toman anticonceptivos orales o medicamentos que contienen estrógeno. Sin embargo, el riesgo de enfermedad de cálculos biliares cuando se usan medicamentos hormonales en dosis bajas es insignificante.
En mujeres que toman anticonceptivos orales, es posible una disminución en la tolerancia a los carbohidratos y, por lo tanto, los pacientes con diabetes deben estar bajo supervisión médica.
Cuando usan anticonceptivos orales, algunas mujeres notan un aumento en el nivel de TG en la sangre. Varios progestágenos reducen el nivel de colesterol HDL en el plasma sanguíneo. Debido al hecho de que los estrógenos aumentan los niveles de colesterol HDL en plasma, el efecto de los anticonceptivos orales sobre el metabolismo de los lípidos depende del equilibrio de estrógenos y progestágenos, así como de la dosis y forma de progestágenos. Las mujeres con hiperlipidemia que toman el medicamento deben estar bajo supervisión médica, en pacientes con hiperlipidemia hereditaria que toman medicamentos con estrógeno, es posible un fuerte aumento en el nivel de triglicéridos en el plasma sanguíneo, lo que puede provocar pancreatitis.
Cuando se usa el medicamento Lindinet 20 o Lindinet 30, especialmente en los primeros 3 meses, puede ocurrir sangrado irregular (manchado o intermensual).
Si el sangrado es prolongado o se produce después de que se hayan formado ciclos regulares, la causa de este fenómeno suele ser no hormonal, por lo que se debe realizar un examen ginecológico para descartar embarazo o malignidad. Si se excluye una causa no hormonal, es necesario cambiar a otro medicamento.
En algunos casos, el sangrado por abstinencia similar al menstrual no aparece durante el descanso de 7 días. Si antes de esto se violó el régimen de tomar el medicamento o si no hay sangrado después de tomar el segundo paquete, se debe excluir el embarazo antes de continuar con el curso del medicamento.
Antes de prescribir el medicamento, es necesario recopilar antecedentes familiares detallados y realizar un examen terapéutico y ginecológico general (con un estudio de frotis citológico). Durante el período de toma del medicamento, se debe repetir un examen ginecológico cada 6 meses. En caso de enfermedades hepáticas en la historia, se requiere un examen por parte de un terapeuta cada 2-3 meses. En caso de insuficiencia hepática, el medicamento debe suspenderse hasta que se normalice la actividad de las enzimas hepáticas.
Para las mujeres que desarrollan depresión mientras toman anticonceptivos, es recomendable suspender el medicamento y cambiar temporalmente a otro método anticonceptivo hasta que se determine la causa de la depresión. Las mujeres con antecedentes de depresión deben estar bajo estrecha supervisión médica, y los anticonceptivos orales deben suspenderse si la depresión reaparece.
Al usar anticonceptivos orales, el nivel de ácido fólico en la sangre puede disminuir. Esto tiene importancia clínica solo si el embarazo se planea poco después de completar el anticonceptivo oral.
Se requiere especial cuidado al usar anticonceptivos hormonales en pacientes con otosclerosis, esclerosis múltiple, epilepsia, corea menor, porfiria intermitente, tetania, insuficiencia renal, sobrepeso, lupus eritematoso sistémico, fibromas uterinos.
Bajo la influencia de los anticonceptivos orales, el nivel de algunos parámetros de laboratorio (pruebas para evaluar la función del hígado y los riñones, las glándulas suprarrenales, la glándula tiroides, la coagulación y la actividad fibrinolítica, el nivel de lipoproteínas y proteínas de transporte) puede cambiar, mientras permanece dentro el rango normal.
El uso del medicamento inmediatamente antes del embarazo o en sus primeras etapas no afecta el desarrollo del feto.
No se recomienda el uso de anticonceptivos hormonales durante la lactancia, ya que estos medicamentos penetran en la leche en pequeñas cantidades, reducen su secreción y cambian la composición.
Interacciones con Lindinet
Con el uso simultáneo de rifampicina y el medicamento Lindinet 20 o Lindinet 30, la efectividad de la anticoncepción disminuye. El sangrado intermenstrual se vuelve más frecuente y su carácter se altera. También es posible una interacción similar entre Lindinet 20 o Lindinet 30 y barbitúricos, fenilbutazona, fenitoína, griseofulvina, ampicilina, tetraciclina. Los pacientes que reciben dichos medicamentos al mismo tiempo que un anticonceptivo oral deben usar métodos anticonceptivos no hormonales adicionales cuando usan los medicamentos anteriores y dentro de los 7 días posteriores a la finalización del ciclo de tratamiento. Cuando se usa rifampicina, se deben usar métodos anticonceptivos adicionales dentro de las 4 semanas posteriores al final de su recepción.
Los medicamentos que aceleran el peristaltismo reducen la absorción de hormonas en el intestino y su nivel en la sangre.
El metabolismo del etinilestradiol se produce en la pared intestinal, por lo que las sustancias que también están sulfatadas en la pared intestinal (por ejemplo, el ácido ascórbico) aumentan la biodisponibilidad del etinilestradiol.
Los inductores de las enzimas hepáticas microsomales (rifampicina, barbitúricos, fenilbutazona, fenitoína, griseofulvina, topiramato) reducen el nivel de etinilestradiol en el plasma sanguíneo. Los inhibidores de las enzimas hepáticas microsomales (itraconazol, fluconazol) aumentan y la ampicilina y la tetraciclina reducen el nivel de etinilestradiol en el plasma sanguíneo.
El etinilestradiol puede interferir con el metabolismo de otros fármacos bloqueando las enzimas hepáticas o acelerando la conjugación (principalmente la glucuronidación). Debido a esto, los niveles en sangre de otros fármacos (p. ej., ciclosporina, teofilina) pueden aumentar o disminuir.
El uso de preparaciones o té de hierba de San Juan (Hypericum perforatum) simultáneamente con Lindinet 20 o Lindinet 30 está contraindicado, ya que puede reducir el nivel de componentes activos en la sangre y causar sangrado intermenstrual y embarazo. La razón de esto es el efecto inductor de la hierba de San Juan sobre las enzimas hepáticas microsomales, que persiste durante otras 2 semanas después de completar la hierba de San Juan.
Con el uso simultáneo de ritonavir y un anticonceptivo oral, se recomienda usar un medicamento con una dosis más alta de etinilestradiol o usar métodos anticonceptivos no hormonales.
Sobredosis de Lindinet, síntomas y tratamiento
No causa síntomas amenazantes. Signos de sobredosis: náuseas, vómitos, en pacientes jóvenes, es posible un ligero sangrado vaginal. No existe un antídoto específico, el tratamiento es sintomático.
Condiciones de almacenamiento de la droga Lindinet
A una temperatura de 15-30 °C.
Listado de farmacias donde se puede comprar Lindinet:
- San Petersburgo