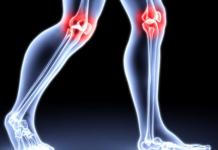
استئوآرتریت دفورمانس یا استئوآرتریت (DOA) یک بیماری مزمن مفصلی است. در این حالت، تخریب تدریجی غضروف مفصلی رخ می دهد که منجر به تغییرات در سطوح و تغییر شکل خود مفصل می شود.
کد ICD 10: M15-M19 Arthrosis
- پلی آرتروز M15.
- M16 کوکسارتروز (آرتروز مفصل ران).
- M17 گونارتروز (آرتروز مفصل زانو).
- M18 آرتروز اولین مفصل کارپومتاکارپال.
- M19 سایر آرتروزها.
بر اساس کد ICD 10، نامهای دیگری نیز برای این بیماری وجود دارد که مترادف هستند: آرتروز دفورمان، استئوآرتروز، آرتروز، استئوآرتریت.
استئوآرتریت تغییر شکل (استئوآرتریت) باعث اختلال در عملکرد طبیعی مفصل می شود که اغلب منجر به ناتوانی می شود. برای درک فرآیندهای پاتولوژیکی که در طول توسعه این بیماری رخ می دهد، ارزش آن را دارد که کمی به آناتومی مفصل بپردازیم.
مفاصل در آن مکان هایی از اسکلت قرار دارند که در آن حرکات مشخصی رخ می دهد. به هر حال، 360 مورد از آنها در بدن انسان وجود دارد.
طبقه بندی مفاصل کاملاً متنوع است ، اما ما در مورد آن صحبت نمی کنیم. توجه به این نکته مهم است که مفاصل همیشه توسط حداقل دو استخوان تشکیل می شوند - سپس آنها را ساده می نامند. به عنوان مثال، شانه از جمله این موارد است. مفاصل پیچیده ای هستند که توسط سه یا چند استخوان (آرنج، زانو و غیره) تشکیل شده اند.
حفره مفصلی
مفصل توسط یک کپسول یا کپسول مفصلی پوشیده شده است که حفره آن را تشکیل می دهد. دو پوسته در آن وجود دارد: بیرونی و داخلی. پوسته بیرونی عملکرد محافظتی دارد؛ رباط ها اغلب به آن متصل می شوند. لایه داخلی دارای یک لایه خاص (غشاء سینوویال) است که به اصطلاح مایع سینوویال را ترشح می کند. در اثر این ترشح، مفصل تغذیه شده، سطوح آن مرطوب شده و اصطکاک کاهش می یابد.
محتویات مشترک
خود مفصل توسط انتهای (اپی فیز) استخوان ها تشکیل می شود. در سطوح اپی فیزها غضروف مفصلی (هیالین) وجود دارد. دارای ضخامت یک تا هفت میلی متر بوده و عملکرد ضربه گیر را انجام می دهد و همچنین اصطکاک سطوح مفصلی را کاهش می دهد.
در حفره برخی از مفاصل، به عنوان مثال، زانو، غضروف های خاصی نیز وجود دارد - منیسک. آنها جذب شوک اضافی را فراهم می کنند و مفصل را تثبیت می کنند.
DOA چگونه توسعه می یابد؟
استئوآرتریت تغییر شکل دهنده (استئوآرتریت) با آسیب به غضروف مفصلی شروع به ایجاد می کند. برای مدت طولانی، این بیماری مورد توجه بیمار و پزشکان قرار نمی گیرد. ظهور علائم واضح در حال حاضر با آسیب قابل توجه بافت رخ می دهد.
اتیولوژی
علل این بیماری هنوز به طور کامل شناخته نشده است. عوامل متعددی در ایجاد این بیماری دخیل هستند، که دو عامل غالب شناسایی می شوند: اضافه بار مکانیکی و عملکردی بیش از حد غضروف مفصلی و نقض مقاومت آن در برابر بارهای عادی. در نتیجه، تخریب پاتولوژیک و تخریب غضروف مفصلی رخ می دهد.
عوامل خطر برای تشکیل DOA:
- چندین عامل خطر وجود دارد که می تواند در ایجاد آسیب غضروف مفصلی و ایجاد آرتروز نقش داشته باشد. این شامل:
- استعداد ارثی
- اضافه وزن، چاقی.
- اختلالات غدد درون ریز و متابولیک (به عنوان مثال، کمبود استروژن در یائسگی).
- اضافه بارهای حرفه ای، ورزشی یا خانگی روی مفاصل (ریزتروماتیزاسیون مزمن).
- صدمات مختلف
- سن از 50 سال.
- بیماری های التهابی و غیر التهابی همزمان.
تغییرات غضروف مفصلی
علت یا محرک تخریب غضروف معمولاً تروما یا میکروترومای طولانی مدت سطوح مفصلی است. همچنین، شروع بیماری می تواند ناشی از تغییر در همخوانی (انطباق) سطوح مفصلی در نتیجه هر گونه فرآیند پاتولوژیک، به عنوان مثال، دیسپلازی باشد.
غضروف مفصلی خواص خود را تغییر می دهد، خاصیت ارتجاعی خود را از دست می دهد، زبر می شود و بر روی آن ترک هایی ایجاد می شود. این باعث افزایش بار روی سطح استخوان های تشکیل دهنده آن می شود و یکپارچگی آنها مختل می شود.
بعد چه اتفاقی می افتد؟
به منظور تثبیت مفصل، طناب هایی که از بافت همبند تشکیل شده اند در داخل آن ظاهر می شوند. مقدار مایع سینوویال که دارای ترکیب تغییر یافته است افزایش می یابد.
متعاقباً، رشد استخوان - استئوفیت - در لبه های مفصل تشکیل می شود. ماهیچه های اطراف مفصل هیپوتروفی می شوند و اندازه آنها کاهش می یابد. این منجر به اختلالات بیشتر گردش خون و تشدید فرآیندهای پاتولوژیک در مفصل - ایجاد انقباضات (سفتی) و بی ثباتی آن می شود.
علائم
این بیماری برای مدت طولانی خود را نشان نمی دهد. و آن معدود علائمی که ممکن است در مراحل اولیه ظاهر شوند معمولاً مورد توجه قرار نمی گیرند.
استئوآرتریت تغییر شکل (استئوآرتریت) چندین علامت مشخص دارد که تقریباً در همه بیماران وجود دارد.
درد
شکایت از درد در مفصل آسیب دیده دلیل اصلی مراجعه به پزشک است. در ابتدای بیماری، ناچیز است و فقط در هنگام پیاده روی یا فعالیت بدنی می تواند رخ دهد. درد همچنین می تواند زمانی که در معرض عوامل نامطلوب قرار می گیرد ظاهر شود، به عنوان مثال، هیپوترمی یا وضعیت بدن ناخوشایند اجباری طولانی مدت.
به تدریج درد ثابت می شود و شدت آن بیشتر می شود. یکی از ویژگی های بارز چنین درد این است که در حالت استراحت شدت آن کاهش می یابد تا زمانی که ناپدید شود.
سفتی، سختی
در مراحل اولیه DOA، اکثر بیماران صبح ها احساس "سفتی" را تجربه می کنند. این وضعیت با کاهش دامنه حرکتی مفصل، کاهش حساسیت و درد با شدت های مختلف مشخص می شود. با حرکت، این حالت به تدریج برطرف می شود.
کروچیدن
وجود صداهای خارجی - کرچ کردن، کلیک کردن در مفصل، که ابتدا به صورت دوره ای در شرایط نامطلوب ظاهر می شود (راه رفتن طولانی، موقعیت اجباری بدن یا اندام و غیره). با گذشت زمان، این صداها با هر حرکت مفصل آسیب دیده همراه می شوند.
بی ثباتی
این علامت اغلب در مفاصل اندام ها بیان می شود. خود را به عنوان تحرک بیش از حد پاتولوژیک نشان می دهد. تحرک در یک صفحه غیر مشخصه برای حرکت مفصل نیز رخ می دهد. کاهش حساسیت اندام وجود دارد.
اختلال حرکتی
استئوآرتریت تغییر شکل (استئوآرتریت) با نقض عملکرد اصلی مفصل - حرکت آشکار می شود. چنین اختلالاتی می تواند به شکل تحرک محدود باشد، این به ویژه در هنگام تشدید بیماری مشخص می شود. همچنین گاهی اوقات تحرک افزایش می یابد - "شلی" مفصل که با تحلیل عضلانی یا آسیب به دستگاه رباط همراه است.
با پیشرفت بیماری، محدودیت حرکت در مفصل آسیب دیده پایدار می شود، انقباضات رخ می دهد و عملکرد اندام مختل می شود.
اختلال عملکرد اندام
تغییرات پاتولوژیک در مفصل در طول زمان باعث اختلال در عملکرد کل اندام می شود. لنگش هنگام راه رفتن، محدودیت حرکت و احساس بی ثباتی مفصل وجود دارد. اندام تغییر شکل می دهد و در نتیجه اختلال در خون رسانی، اختلالات حساسیت و سایر تغییرات رخ می دهد (احساس سردی یا برعکس سوزش، سردی اندام و غیره).
همه اینها در نهایت منجر به ناتوانی می شود.
علائم دیگر
علاوه بر موارد فوق، شکایات کمتری وجود دارد که عمدتاً ماهیت "آرایشی" دارند. این شامل:
- کاهش یا افزایش دور اندام.
- تورم مفصل.
- وجود مایع در مفصل.
- تغییر شکل مفصل یا اندام.
- تغییرات در پوست اندام: افزایش الگوی عروقی، رنگدانه و غیره.
تشخیص
متأسفانه، استئوآرتریت تغییر شکل (استئوآرتریت) معمولاً دیر تشخیص داده می شود. همانطور که در بالا ذکر شد، علائم واضحی که بیمار با آن به پزشک عمومی یا روماتولوژیست مراجعه می کند، قبلاً با تغییرات پاتولوژیک مشخص ظاهر می شود.
تشخیص اولیه بر اساس شکایات مشخصه ایجاد می شود. در نظر گرفتن تاریخچه پزشکی مانند سن، جنسیت، وجود عوامل آسیب زا و غیره ضروری است.
بازرسی
پس از معاینه، تورم مفصل آسیب دیده و افزایش موضعی دمای پوست اغلب آشکار می شود. عضلات اطراف مفصلی هیپوتروفی هستند و پوست ظاهری خشک و نازک دارد.
در لمس، درد مفصلی مشاهده می شود که معمولاً متوسط است. امکان تعیین مایع موجود در آن وجود دارد.
محدودیت حرکات در مفصل بیمار معمولی است، با این حال، هیچ حرکتی کامل وجود ندارد. اندام گاهی به خصوص با یک دوره طولانی بیماری، حالت اجباری به خود می گیرد و بدشکلی های آشکاری دارد.
تحقیقات آزمایشگاهی
هیچ تغییر خاصی در تجزیه و تحلیل برای DOA وجود ندارد. با ایجاد سینوویت - التهاب غشای داخلی (سینوویال)، ESR ممکن است نسبتاً افزایش یابد و آزمایشات بیوشیمیایی خون ممکن است کمی سطح پروتئین سررواکتیو (CRP)، فیبرینوژن و آلفا-2-گلوبولین را افزایش دهد.
روش تحقیق ابزاری
اشعه ایکس اغلب در تشخیص DOA استفاده می شود. رزونانس مغناطیسی و توموگرافی کامپیوتری، سینتی گرافی، آرتروسکوپی - بررسی آندوسکوپی حفره مفصلی نیز استفاده می شود.
استئوآرتریت تغییر شکل (استئوآرتریت) در بیشتر موارد در طول معاینه اشعه ایکس تشخیص داده می شود.
چندین علامت رادیولوژیکی خاص وجود دارد که به ایجاد تشخیص کمک می کند.
- استئوفیت ها رشد استخوانی در امتداد لبه های مفاصل هستند.
- باریک شدن فضای مفصل. در مناطقی که بار اصلی را تحمل می کنند، بارزتر است.
- اسکلروز ساب غضروفی سخت شدن بافت استخوانی است.
گاهی اوقات علائم رادیولوژیکی اضافی DOA وجود دارد (که معیارهای اجباری نیستند): کیست، دررفتگی و سابلوکساسیون، فرسایش (زخم).
طبقه بندی های رادیولوژیکی زیادی وجود دارد که بر اساس این علائم است و امکان تشخیص دقیق را فراهم می کند.
رفتار
هدف درمان DOA در درجه اول بهبود کیفیت زندگی بیمار است. این امر با کاهش درد، بازیابی عملکرد مختل شده مفصل و محدود کردن پیشرفت بیشتر بیماری به دست می آید.
تمام روش های درمانی را می توان به سه گروه تقسیم کرد:
- غیر دارویی.
- فارماکولوژیک - مصرف دارو.
- مداخلات جراحی – جراحی.
درمان های غیر دارویی
قبل از درمان این بیماری با داروها و روش های دیگر، لازم است بدانید که اگر قوانین ساده را در زندگی روزمره رعایت کنید، بهبودی نسبتاً پایدار (تضعیف یا ناپدید شدن علائم) امکان پذیر است.
عادی سازی وزن بدن
برای کاهش بار روی مفاصل، برنامه درمانی باید شامل اقداماتی برای کاهش وزن اضافی بدن باشد که در اکثر بیماران مبتلا به DOA وجود دارد. این امر با رژیم غذایی کم کالری، تمرینات بدنی خاص، ماساژ و غیره به دست می آید.
حالت امنیتی
اول از همه، رعایت رژیم حفاظتی ضروری است. این به معنای حذف عواملی است که بر پیشرفت بیماری تأثیر می گذارد - تروما (از جمله میکروتروما، به عنوان مثال، در خانه)، هیپوترمی، فعالیت بدنی بیش از حد.
کاهش بار
لازم است بار روی مفصل آسیب دیده کاهش یابد. در دوره حاد بیماری، زمانی که مفصل زانو یا لگن تحت تاثیر قرار می گیرد، از عصا یا عصا استفاده می شود. و هنگامی که مفصل شانه آسیب می بیند، بی حرکتی با استفاده از گچ قابل جابجایی، پلاستیک و سایر آتل ها ایجاد می شود. از کشش نیز می توان با کمک دستگاه های خاصی استفاده کرد که در بیمارستان انجام می شود.
در صورت DOA مفاصل پا باید توجه ویژه ای به کفش شود که باید به درستی انتخاب شود و از کفی های مخصوص (ارتوپدی) استفاده شود.
ورزش درمانی (فیزیوتراپی)
استفاده از تمرینات فیزیکی درمانی ویژه در درمان DOA در هر مکانی بسیار ارزشمند است. تمرینات باید هر روز انجام شود. با این حال، انجام فیزیوتراپی نباید باعث درد و ناراحتی شود.
مجموعه ای از تمرینات معمولاً توسط پزشک با در نظر گرفتن شرایط فیزیکی بیمار انتخاب می شود. این شامل فعالیت هایی با هدف بهبود وضعیت عمومی است: پیاده روی با سرعت متوسط بر روی سطح صاف، شنا در استخر، آموزش بر روی تجهیزات ورزشی ویژه.
همچنین تمرین و تقویت گروه های عضلانی خاص ضروری است. به عنوان مثال، با DOA مفصل شانه، این عضلات کمربند شانه و اندام فوقانی هستند.
مصرف داروها
طیف وسیعی از داروهای مورد استفاده در درمان DOA بسیار گسترده است. این درمان برای تشدید بیماری یا در صورت وجود عوارض التهابی - سینوویت استفاده می شود.
- داروهایی که درد را کاهش می دهند. اینها شامل مسکن های مختلفی است که در دوزهای معمولی استفاده می شوند.
- بهبود خون رسانی به ناحیه آسیب دیده و تحریک فرآیندهای متابولیک در آن. داروهایی که باعث بهبود میکروسیرکولاسیون (دروتاورین)، بهبود ویسکوزیته خون (کیمز)، اثرات آنتی اکسیدانی (ویتامین های C، E، B) و سایر داروها می شوند استفاده می شود.
- داروهای ضد التهابی غیر استروئیدی (NSAIDs) - دیکلوفناک، ایبوپروفن، ایندومتاسین و دیگران. استفاده از این داروها تأثیر مستقیمی بر مکانیسم ایجاد بیماری دارد و همچنین اثر ضد درد اضافی دارد.
- گلوکوکورتیکوئیدها زمانی استفاده می شوند که سایر داروها بی اثر باشند و استفاده از آنها محدود باشد.
- کندروپروتکتورها داروهایی هستند که فرآیندهای متابولیک را در غضروف مفصلی تحریک می کنند. خارج از تشدید استفاده می شود.
اغلب از ترکیبی از چندین دارو استفاده می شود، به عنوان مثال، ترکیبی از مصرف داروهای NSAID با زنگ.
مسیرهای تجویز دارو می تواند متفاوت باشد: خوراکی (قرص)، اشکال تزریقی - عضلانی، داخل وریدی. گاهی اوقات - انفوزیون قطره ای داخل وریدی (سنگ زنگ). در صورت نیاز، دارو به داخل حفره مفصلی تزریق می شود.
خارج از تشدید، از درمان فیزیوتراپی و آسایشگاهی استفاده می شود.
مداخلات جراحی
زمانی استفاده می شود که سایر روش های درمانی بی اثر باشند. در بیشتر موارد، تعویض مفصل، برداشتن بافت استخوانی یا غضروفی داخل مفصلی و غیره انجام می شود.

مفاصل زانو به استرس بسیار حساس هستند، به همین دلیل استئوآرتریت بسیار شایع است. در طبقهبندی بینالمللی بیماریها، ویرایش دهم (ICD 10)، در کد کلاس M00-M99 آمده است که استئوآرتریت تغییر شکل مفصل زانو، آرتروز و استئوآرتروز (با کد M17) مترادف یک بیماری به نام آرتروز هستند. اشکال نسبتا متفاوت این بیماری.
طبق ICD 10، استئوآرتریت تغییر شکل مفصل زانو دارای کد M17 است - این یک بیماری سیستم اسکلتی عضلانی و بافت همبند، با تغییر شکل بعدی مفاصل است. گونارتروز تغییر شکل یک بیماری مزمن غیر قابل برگشت است که در طی آن مفصل زانو فرسوده می شود. تخریب مفصل زانو در نتیجه عدم تعادل مداوم بین بار و قدرت رخ می دهد.
این توزیع بیماری ها در ICD 10 به پزشکان این امکان را می دهد که بدون باز کردن کارت پزشکی متوجه شوند که یک بیمار چه نوع بیماری دارد. بخش ICD 10 کد M00-M25 حاوی تمام اطلاعات در مورد آرتروز است؛ تحت عنوان M15-M19 طبقه بندی گونارتروز وجود دارد.
علل و عوامل ایجاد آرتروز تغییر شکل دهنده
در پزشکی، بین آرتروز اولیه (ICD 10 کد M17.0) و ثانویه (ICD 10 کد M17.1) تمایز قائل می شود. علل استئوآرتریت اولیه در حال حاضر ناشناخته است، اما محققان معتقدند که این یک استعداد ژنتیکی است.
استئوآرتریت ثانویه به دلیل آسیب، تصادف یا سایر بیماری ها ایجاد می شود.
علل اصلی آرتروز مفصل زانو:
- انحراف محور؛
- صدمات؛
- بیماری های سیستمیک ( هموفیلی);
- بیماری های روماتیسمی (آرتریت روماتوئید)؛
- خراب شدهکاسه زانو؛
- آرتریت باکتریایی (التهاب مفصل زانو به دلیل وجود باکتری)؛
- عدم تعادل عضلانی؛
- استئوکندریت دیسکانس؛
- دیسپلازی مفصل؛
- استئونکروز;
- کندروماتوز;
- متابولیسم نامناسب؛
افراد درگیر در فعالیت های ورزشی بیشتر مستعد ابتلا به آرتروز تغییر شکل هستند. باید مراقب ورزش هایی مانند بدنسازی، دویدن در مسافت طولانی و سایر ورزش هایی باشید که باعث افزایش فشار در زانو می شود که به سرعت باعث تغییرات تخریبی در سطح غضروف مفاصل می شود.
عوامل مهمی که در ایجاد این بیماری نقش دارند عبارتند از:
- اضافه وزن؛
- تغییرات در سطوح هورمونی در زنان پس از یائسگی.
تظاهرات بالینی بیماری

اغلب، استئوآرتریت تغییر شکل مفصل زانو در سال های اول ظاهر نمی شود. تقریباً هر دهمین بیمار علائم و کمی ناراحتی را تجربه می کند که آرتروز تغییر شکل در مرحله دوم یا سوم است.
علائم اولیه: سفتی و درد آزاردهنده در زانو ممکن است برای مدت طولانی تا زمانی که عکس رادیوگرافی گرفته شود و بیماری به طور تصادفی کشف شود، بدون توجه باقی بماند.
استئوآرتریت تغییر شکل با موارد زیر همراه است:
- درد شدید در کاسه زانو و بافت های اطراف؛
- التهاب؛
- در مراحل بعدی، تغییر شکل مفصل.
- استئوفیت ها;
- لنگش
اگر یک فرآیند التهابی وجود داشته باشد، تورم ظاهر می شود، زانو در لمس داغ احساس می شود و قرمزی جزئی ممکن است ظاهر شود. تحرک مفصل به طور قابل توجهی محدود می شود، به خصوص پس از استراحت طولانی مدت یا خواب. بالا یا پایین رفتن از پله ها برای بیمار دشوار است، زیرا فشار در مفصل باعث درد حاد می شود و علائم التهاب افزایش می یابد. بسیاری از بیماران هنگامی که هوا خنک یا مرطوب است، شعله ور شدن را تجربه می کنند.
اگر درمان نادیده گرفته شود، تغییر شکل پس از چند سال ظاهر می شود. مفاصل ممکن است به طور قابل توجهی منحرف شوند. بسیاری از مردم مجبورند از عصا، ویلچر یا واکرهای مخصوص استفاده کنند.
در کتاب مرجع ICD 10 می توانید علائم مربوط به سیستم اسکلتی عضلانی را با کد R26 (اختلال در راه رفتن و تحرک) بیابید.
بیماری چگونه تشخیص داده می شود؟
اول از همه، تشخیص بر اساس شکایت بیمار، معاینه فیزیکی و رادیوگرافی انجام می شود. در حال حاضر در مرحله اول توسعه، می توانید یک باریک شدن جزئی فضای مفصل را مشاهده کنید.
در طول لمس، پزشک عملکرد ماهیچه ها را ارزیابی می کند و از بیمار می خواهد چندین تمرین ساده انجام دهد. او همچنین باید طول پاها را اندازه گیری کند تا بداند ماهیت تغییر شکل چیست.
حقایقی که نقش مهمی در جمع آوری دارند تاریخچه پزشکی:
- محلی سازی، مدت زمان، شدت درد؛
- اختلالات عملکردی؛
- تحرک؛
- احساس بی ثباتی؛
- وجود صدمات قبلی (دررفتگی، شکستگی، رگ به رگ شدن)؛
- حضور عملیات
در برخی موارد، انجام معاینه کامل با استفاده از ابزارهای زیر ضروری خواهد بود:
- اکوگرافی.
- ام آر آی.
- سی تی.
- سینتی گرافی.
- پنچر شدنو نمونه گیری تجزیه و تحلیل
تصویربرداری رزونانس مغناطیسی از مفصل زانو

MRI یک روش تشخیصی برای شناسایی بسیاری از انواع بیماری های روماتیسمی است. تصویربرداری رزونانس مغناطیسی بافت نرم را ارزیابی می کند و در نظارت بر پیشرفت بیماری بسیار مفید است.
تصویربرداری رزونانس مغناطیسی مبتنی بر تولید میدان های مغناطیسی قوی است که تصویر دقیقی از بافت های بدن ارائه می دهد. برخلاف نوع معاینه اشعه ایکس، MRI آسیبی ایجاد نمی کند. هنگام استفاده از آن اشعه مضر وجود ندارد. MRI به شما این امکان را می دهد که با دقت بالا مشخص کنید که آیا ناهنجاری هایی در مفصل زانو وجود دارد، آیا بافت های نرم آسیب دیده اند یا خیر. حتی استئوفیت ها را می توان در مراحل اولیه با استفاده از MRI تشخیص داد.
توموگرافی التهاب غشای سینوویال را در صورت وجود و در نتیجه نشان می دهد افیوژنمنجر به تورم زانو می شود.
به طور کلی، ام آر آی یک روش بی خطر است و به طور کلی عوارض جانبی ندارد. با این حال، قبل از عمل، تمام اشیاء آهنی باید برداشته شوند. اگر بیمار ایمپلنت (پین، ضربان ساز، صفحه) داشته باشد، این روش قابل انجام نیست. آزمایش جایگزین دیگری باید پیدا شود.
درمان های جایگزین
آرتروز تغییر شکل مفصل زانو در صورتی که در آخرین مرحله رشد نباشد و آسیب شدیدی به سطح غضروف وارد نکرده باشد، بدون جراحی قابل درمان است.
درمان درمانی به طور قابل توجهی تحت تأثیر عوامل فردی بیمار است:
- سن؛
- اشتغال؛
- فعالیت بدنی؛
- درجه آرتروز
مهم ترین اقدام در درمان، مصرف مسکن ها و داروهای ضد التهابی است که با مطالعه ICD 10 می توانید در مورد آنها بیشتر بدانید. NSAID هاواکنش التهابی را تسکین می دهد و درد را برای مدت طولانی تسکین می دهد. داروهای زیر با موفقیت در درمان استفاده می شود:
- "ایبوپروفن."
- "دیکلوفناک".
- "پاراستامول".
- "دیپیرون".
- "مهار کننده COX-2."
- مواد افیونی
اقدامات محلی شامل تجویز داروهای ضد التهابی یا اسید هیالورونیکبه داخل حفره مفصلی.
اقدامات فیزیوتراپی باعث بهبود تحرک مفاصل، حفظ تحرک مفصل و کمک به ساخت توده عضلانی می شود. علاوه بر درمان های جایگزین، از درمان حرارتی و طب سوزنی برای تحریک انتهای عصبی زانو استفاده می شود.
گزینه های درمانی در مرحله چهارم آرتروز در مقایسه با سه مرحله اول محدود است. در مرحله چهارم، استئوآرتریت تغییر شکل نیاز به ترمیم مفصل جراحی دارد؛ درمان محافظه کارانه در اینجا کمکی نخواهد کرد. جراحی برای از بین بردن علائم ضروری است.
این مقاله را به اشتراک بگذارید: ناوبری پستاستئوآرتریت ژنرالیزه یک فرآیند پیچیده تخریبی آسیب به سیستم اسکلتی عضلانی است. خطر این بیماری در ضعیف شدن و تغییر شکل همزمان چندین مفصل نهفته است. پویایی پیشرفت بیماری سریع است و تاخیر در درمان می تواند منجر به از دست دادن توانایی کار فرد شود.
استئوآرتریت بیماری است که در آن بافت غضروفی مفاصل تخریب می شود. تحت تأثیر برخی عوامل، تولید کلاژن که به عنوان یک ماده ساختمانی برای غضروف عمل می کند، متوقف می شود. بافت غضروف به تدریج نازک تر می شود و فضای بین مفصلی باریک تر می شود. اصطکاک استخوان ها رخ می دهد که باعث درد و ناتوانی غیرقابل تحمل می شود.
استئوآرتریت مراحل اولیه و اواخر دارد. در حالت اول، فقط نازک شدن بافت رخ می دهد. بیمار احساس ناراحتی می کند، اما قادر به کار است. درمان در این مرحله می تواند تسکین قابل توجهی را به همراه داشته باشد. درجه دوم با ادغام بافت استخوانی مفاصل مشخص می شود. فشردگی رخ می دهد و استئوفیت ها (خارهای استخوانی) ظاهر می شوند. با این سیر بیماری، بیمار نمی تواند به طور کامل وجود داشته باشد.
عبارت "استئوآرتریت عمومی" به معنای ضایعات متعدد است. اگر در موارد معمولی یک مفصل آسیب ببیند، در آسیب شناسی عمومی چندین مفصل به طور همزمان تغییر شکل می دهند. بدن ممکن است به طور همزمان از درد در زانو، دست و مفصل ران رنج ببرد. آرتروز و فرم عمومی آن برای انسان خطرناک است.
طبق طبقه بندی بین المللی بیماری ها، ویرایش دهم (ICD 10)، این بیماری به عنوان یک بیماری بافت عضلانی اسکلتی شناخته شده و متعلق به پلی آرتروز است.
کد آرتروز عمومی M15.0 است. به لطف ثبت بین المللی، می توان اطلاعاتی در مورد تعداد بیماران در سراسر جهان به دست آورد. آرتروز عمومی بر اساس ICD 10 یک بیماری شایع است.
علل و علائم
بروز این بیماری با عوامل مختلفی همراه است. این نیز ممکن است تأثیر عوامل خارجی نامطلوب، سابقه پزشکی ارثی باشد. اغلب، توسعه آسیب شناسی تحت تأثیر موارد زیر است:
- استعداد ژنتیکی؛
- بیماری های استخوانی قبلی؛
- فرآیندهای التهابی؛
- اضافه وزن بدن؛
- آسیب های اسکلتی عضلانی؛
- ناهنجاری های رشدی مادرزادی
زنان در سنین بالغ بیشتر مستعد ابتلا به آرتروز هستند. اولین علائم در دوران یائسگی رخ می دهد.
علائم اولیه خفیف هستند و به صورت دوره ای بروز می کنند. فرد ممکن است به پیشرفت سایر بیماری های ستون فقرات و مفاصل مشکوک باشد. با پیشرفت بیماری، علائم بارزتر و حملات بیشتر می شود.
در شروع بیماری، حملات دوره ای درد دردناک در مفاصل مشاهده می شود. آنها پس از فعالیت بدنی ظاهر می شوند و در حالت استراحت ناپدید می شوند. پس از بیدار شدن از خواب، احساس سفتی ایجاد می شود که به محض شروع حرکت فرد از بین می رود. به دلیل تخریب بیشتر غضروف بین مفصلی، حملات درد بیشتر رخ می دهد. یک صدای بلند مشخص در مفاصل ایجاد می شود. در مراحل بعدی بیماری، حتی در حالت استراحت، بیمار احساس ناراحتی می کند. رشد بافت استخوانی منجر به درد مداوم و از دست دادن تحرک می شود.
با توجه به تنوع علائم و شباهت آنها با سایر آسیب شناسی ها، تنها یک متخصص با تجربه می تواند آرتروز دفورمان را تشخیص دهد. فرد باید به دنبال کمک باشد. در مراحل بعدی بیماری، اصلاح چیزی تقریبا غیرممکن است. بیمار توانایی انجام فعالیت بدنی و داشتن زندگی کامل را از دست می دهد.
آرتروز ژنرالیزه اولیه و ثانویه
بسته به علتی که بر توسعه آسیب شناسی تأثیر گذاشته است، دو نوع استئوآرتریت عمومی - اولیه و ثانویه متمایز می شود.
 استئوآرتریت ژنرالیزه اولیه، که به آن مادرزادی یا ایدیوپاتیک نیز گفته می شود، عمدتاً به دلیل ویژگی های آناتومیکی بدن انسان رخ می دهد. آرتروز اولیه در نتیجه ضعف سیستم اسکلتی عضلانی یا فرآیندهای دژنراتیو بافت غضروف ایجاد می شود. اولیه عمدتاً به دلیل فعالیت بدنی بیش از حد رخ می دهد؛ درمان باید به طور جامع انجام شود.
استئوآرتریت ژنرالیزه اولیه، که به آن مادرزادی یا ایدیوپاتیک نیز گفته می شود، عمدتاً به دلیل ویژگی های آناتومیکی بدن انسان رخ می دهد. آرتروز اولیه در نتیجه ضعف سیستم اسکلتی عضلانی یا فرآیندهای دژنراتیو بافت غضروف ایجاد می شود. اولیه عمدتاً به دلیل فعالیت بدنی بیش از حد رخ می دهد؛ درمان باید به طور جامع انجام شود.
استئوآرتریت ثانویه و شکل عمومی آن در پس زمینه سایر بیماری های بافت استئوکندرال ایجاد می شود. اگر درمان موضعی برای آرتریت، دیسپلازی، اختلالات متابولیک و سایر بیماری ها انجام نشده باشد، رخ می دهد.
صرف نظر از علتی که باعث این بیماری شده است، این نوع آرتروز یک بیماری پاتولوژیک جدی است. مراحل پایانی باعث درد مداوم و اختلال در عملکرد سیستم اسکلتی عضلانی می شود. این عوامل در تعیین گروه های معلولیت کلیدی می شوند.
عوارض احتمالی
عدم درخواست فوری کمک از پزشک در صورت بروز آرتروز عمومی می تواند منجر به تعدادی از عوارض خطرناک برای سلامتی و زندگی انسان شود.
بیمار با بیماری ها و فرآیندهای زیر مواجه است:
- آنکیلوز با فقدان کامل تحرک مفصل در نتیجه ادغام بافت استخوان یا غضروف مشخص می شود. بیمار نیاز به مصرف مداوم مسکن دارد. درمان عمدتاً شامل جراحی است.
- همارتروز. این فرآیند با خونریزی داخلی در مفصل همراه است. به طور ناگهانی، همراه با درد و تورم حاد ظاهر می شود.
- سینوویت. فرآیند التهابی غشای مفصلی. مایع جمع می شود که باعث تورم می شود. اغلب مفاصل زانو را تحت تاثیر قرار می دهد.
- استئونکروز کندیل فمورال. این وضعیت نشان دهنده نکروز بافت مفصلی است. همراه با درد، التهاب و محدودیت توانایی های فیزیکی.
بسیاری از اشکال دیگر از بدتر شدن آرتروز وجود دارد که برای سلامتی و زندگی بیمار خطر دارد. نادیده گرفتن علائم بیماری و ارائه نابهنگام مراقبت های پزشکی منجر به ایجاد عواقب نامطلوب جدی می شود.
چه زمانی معلولیت امکان پذیر است؟
معلولیت پس از تأیید واقعیت محدود بودن توانایی های جسمی به دلیل بیماری خاص به فرد اختصاص می یابد. مراحل اولیه آرتروز چنین نتیجه ای نمی دهد. در برخی موارد، تشخیص آرتروز عمومی ممکن است دلیلی برای تماس با مقامات مربوطه باشد.

از دیدگاه پزشکی، فردی که از این بیماری رنج میبرد، به سرعت با مشکل محدود کردن تواناییهای بدنی مواجه میشود. پس از تخریب بافت غضروفی و ادغام بافت استخوانی، پدیده بی تحرکی رخ می دهد که کیفیت زندگی را به میزان قابل توجهی تحت تاثیر قرار می دهد.
جنبش مستقل مشکلاتی دارد. اگر بافت استخوانی اندام فوقانی و تحتانی درگیر شود، بیمار از کار افتاده و نمی تواند در امور اولیه از خود مراقبت کند. آرتروز عمومی تقریباً همیشه ناتوانی را تحریک می کند.
برای جلوگیری از چنین نتیجه ای، لازم است به محض ظاهر شدن اولین علائم بیماری به دنبال کمک باشید. در مراحل اولیه، می توان بدون آسیب رساندن به سلامت، بیماری را متوقف کرد.
گزینه های درمان و پیشگیری
درمان این شکل از آرتروز شامل روش های محافظه کارانه درمانی و جراحی رادیکال است. صرف نظر از روش درمان، وظیفه اصلی در این موضوع متوقف کردن فرآیندهای دژنراتیو در بافت های مفصلی است. نیاز به بازیابی عملکرد قبلی، از بین بردن علائم درد و درمان بیماری های مرتبط در نظر گرفته شده است.
درمان دارویی می تواند عارضه جانبی را بدون نیاز به مداخله تهاجمی از بین ببرد. داروهای محافظ کندرو، داروهای ضد التهابی غیر استروئیدی و استروئیدی و داروها برای از بین بردن علائم درد استفاده می شود. آنها به شکل قرص، کپسول و پودر در دسترس هستند. تجویز عضلانی داروها امکان پذیر است. اثر چنین درمانی بسیار زودتر اتفاق می افتد و طولانی تر است. در سال های اخیر روش استفاده از اسید هیالورونیک رایج شده است که پس از تزریق به عنوان مایع بین مفصلی شروع به فعالیت می کند. نتیجه چنین رویدادی پس از 3-5 جلسه ظاهر می شود و اثر آن حدود یک سال باقی می ماند.
از یک رژیم غذایی خاص استفاده می شود، از مجموعه ای از ورزش درمانی استفاده می شود و از تکنیک های ترمیمی به گفته دکتر Bubnovsky استفاده می شود. برخی از افراد به کمک طبیبان سنتی متوسل می شوند که سعی در درمان بیماری با روش های خانگی دارند و از گیاهان دارویی معجون تهیه می کنند. درمان سنتی یک روش درمانی نسبتا مشکوک است و بنابراین توسط پزشکان تایید نشده است.
یک راه حل اساسی برای این مشکل انجام یک عملیات است. سه نوع مداخله اصلی مورد استفاده قرار می گیرد: آرتروسکوپی، آرترودز، اندو پروتز. مورد دوم شامل بازیابی کامل عملکرد مفصل از طریق پروتز است.
برای جلوگیری از بروز آرتروز عمومی، باید چندین توصیه را دنبال کنید:
- فعالیت بدنی داشته باشید؛
- وزن بدن خود را کنترل کنید؛
- بیش از حد سرد نکنید؛
- غذای سالم؛
- حفظ یک برنامه روزانه؛
- کفش راحت با کیفیت خوب بپوشید
پیروی از قوانین ساده از خطر ابتلا به یک بیماری خطرناک سیستم اسکلتی عضلانی جلوگیری می کند.
این شکل از آرتروز نیاز به تشخیص و درمان به موقع دارد. هر چه بیمار بیشتر به پزشک مراجعه کند، وضعیت او پیچیده تر و خطرناک تر می شود. برای جلوگیری از چنین مشکلاتی در سلامتی، باید با ظاهر شدن اولین علائم بیماری با یک متخصص مشورت کنید.
شامل: آرتروز بیش از یک مفصل
شامل: درگیری دوطرفه همان مفاصل (M16-M19)
[کد محلیسازی را در بالا ببینید (M00-M99)]
در روسیه، طبقه بندی بین المللی بیماری ها، ویرایش 10 (ICD-10) به عنوان یک سند هنجاری واحد برای ثبت عوارض، دلایل بازدید جمعیت از موسسات پزشکی همه بخش ها و علل مرگ پذیرفته شده است.
ICD-10 در سال 1999 به دستور وزارت بهداشت روسیه در تاریخ 27 مه 1997 به بخش مراقبت های بهداشتی در سراسر فدراسیون روسیه وارد شد. شماره 170
انتشار نسخه جدید (ICD-11) توسط WHO در سال 2017-2018 برنامه ریزی شده است.
با تغییرات و اضافات WHO.
پردازش و ترجمه تغییرات © mkb-10.com
- پلی آرتروز M15.
- M19 سایر آرتروزها.
برخی از آمار
ساختار مشترک
طبقه بندی مفاصل کاملاً متنوع است ، اما ما در مورد آن صحبت نمی کنیم. توجه به این نکته مهم است که مفاصل همیشه توسط حداقل دو استخوان تشکیل می شوند - سپس آنها را ساده می نامند. به عنوان مثال، شانه از جمله این موارد است. مفاصل پیچیده ای هستند که توسط سه یا چند استخوان (آرنج، زانو و غیره) تشکیل شده اند.
حفره مفصلی
مفصل توسط یک کپسول یا کپسول مفصلی پوشیده شده است که حفره آن را تشکیل می دهد. دو پوسته در آن وجود دارد: بیرونی و داخلی. پوسته بیرونی عملکرد محافظتی دارد؛ رباط ها اغلب به آن متصل می شوند. لایه داخلی دارای یک لایه خاص (غشاء سینوویال) است که به اصطلاح مایع سینوویال را ترشح می کند. در اثر این ترشح، مفصل تغذیه شده، سطوح آن مرطوب شده و اصطکاک کاهش می یابد.
محتویات مشترک
خود مفصل توسط انتهای (اپی فیز) استخوان ها تشکیل می شود. در سطوح اپی فیزها غضروف مفصلی (هیالین) وجود دارد. دارای ضخامت یک تا هفت میلی متر بوده و عملکرد ضربه گیر را انجام می دهد و همچنین اصطکاک سطوح مفصلی را کاهش می دهد.
در حفره برخی از مفاصل، به عنوان مثال، زانو، غضروف های خاصی نیز وجود دارد - منیسک. آنها جذب شوک اضافی را فراهم می کنند و مفصل را تثبیت می کنند.
DOA چگونه توسعه می یابد؟
استئوآرتریت تغییر شکل دهنده (استئوآرتریت) با آسیب به غضروف مفصلی شروع به ایجاد می کند. برای مدت طولانی، این بیماری مورد توجه بیمار و پزشکان قرار نمی گیرد. ظهور علائم واضح در حال حاضر با آسیب قابل توجه بافت رخ می دهد.
اتیولوژی
علل این بیماری هنوز به طور کامل شناخته نشده است. عوامل متعددی در ایجاد این بیماری دخیل هستند، که دو عامل غالب شناسایی می شوند: اضافه بار مکانیکی و عملکردی بیش از حد غضروف مفصلی و نقض مقاومت آن در برابر بارهای عادی. در نتیجه، تخریب پاتولوژیک و تخریب غضروف مفصلی رخ می دهد.
عوامل خطر برای تشکیل DOA:
- چندین عامل خطر وجود دارد که می تواند در ایجاد آسیب غضروف مفصلی و ایجاد آرتروز نقش داشته باشد. این شامل:
- استعداد ارثی
- اضافه وزن، چاقی.
- اختلالات غدد درون ریز و متابولیک (به عنوان مثال، کمبود استروژن در یائسگی).
- اضافه بارهای حرفه ای، ورزشی یا خانگی روی مفاصل (ریزتروماتیزاسیون مزمن).
- صدمات مختلف
- سن از 50 سال.
- بیماری های التهابی و غیر التهابی همزمان.
تغییرات غضروف مفصلی
علت یا محرک تخریب غضروف معمولاً تروما یا میکروترومای طولانی مدت سطوح مفصلی است. همچنین، شروع بیماری می تواند ناشی از تغییر در همخوانی (انطباق) سطوح مفصلی در نتیجه هر گونه فرآیند پاتولوژیک، به عنوان مثال، دیسپلازی باشد.
غضروف مفصلی خواص خود را تغییر می دهد، خاصیت ارتجاعی خود را از دست می دهد، زبر می شود و بر روی آن ترک هایی ایجاد می شود. این باعث افزایش بار روی سطح استخوان های تشکیل دهنده آن می شود و یکپارچگی آنها مختل می شود.
بعد چه اتفاقی می افتد؟
به منظور تثبیت مفصل، طناب هایی که از بافت همبند تشکیل شده اند در داخل آن ظاهر می شوند. مقدار مایع سینوویال که دارای ترکیب تغییر یافته است افزایش می یابد.
متعاقباً، رشد استخوان - استئوفیت - در لبه های مفصل تشکیل می شود. ماهیچه های اطراف مفصل هیپوتروفی می شوند و اندازه آنها کاهش می یابد. این منجر به اختلالات بیشتر گردش خون و تشدید فرآیندهای پاتولوژیک در مفصل - ایجاد انقباضات (سفتی) و بی ثباتی آن می شود.
علائم
این بیماری برای مدت طولانی خود را نشان نمی دهد. و آن معدود علائمی که ممکن است در مراحل اولیه ظاهر شوند معمولاً مورد توجه قرار نمی گیرند.
استئوآرتریت تغییر شکل (استئوآرتریت) چندین علامت مشخص دارد که تقریباً در همه بیماران وجود دارد.
شکایت از درد در مفصل آسیب دیده دلیل اصلی مراجعه به پزشک است. در ابتدای بیماری، ناچیز است و فقط در هنگام پیاده روی یا فعالیت بدنی می تواند رخ دهد. درد همچنین می تواند زمانی که در معرض عوامل نامطلوب قرار می گیرد ظاهر شود، به عنوان مثال، هیپوترمی یا وضعیت بدن ناخوشایند اجباری طولانی مدت.
به تدریج درد ثابت می شود و شدت آن بیشتر می شود. یکی از ویژگی های بارز چنین درد این است که در حالت استراحت شدت آن کاهش می یابد تا زمانی که ناپدید شود.
سفتی، سختی
در مراحل اولیه DOA، اکثر بیماران صبح ها احساس "سفتی" را تجربه می کنند. این وضعیت با کاهش دامنه حرکتی مفصل، کاهش حساسیت و درد با شدت های مختلف مشخص می شود. با حرکت، این حالت به تدریج برطرف می شود.
کروچیدن
وجود صداهای خارجی - کرچ کردن، کلیک کردن در مفصل، که ابتدا به صورت دوره ای در شرایط نامطلوب ظاهر می شود (راه رفتن طولانی، موقعیت اجباری بدن یا اندام و غیره). با گذشت زمان، این صداها با هر حرکت مفصل آسیب دیده همراه می شوند.
بی ثباتی
این علامت اغلب در مفاصل اندام ها بیان می شود. خود را به عنوان تحرک بیش از حد پاتولوژیک نشان می دهد. تحرک در یک صفحه غیر مشخصه برای حرکت مفصل نیز رخ می دهد. کاهش حساسیت اندام وجود دارد.
اختلال حرکتی
استئوآرتریت تغییر شکل (استئوآرتریت) با نقض عملکرد اصلی مفصل - حرکت آشکار می شود. چنین اختلالاتی می تواند به شکل تحرک محدود باشد، این به ویژه در هنگام تشدید بیماری مشخص می شود. همچنین گاهی اوقات تحرک افزایش می یابد - "شلی" مفصل که با تحلیل عضلانی یا آسیب به دستگاه رباط همراه است.
با پیشرفت بیماری، محدودیت حرکت در مفصل آسیب دیده پایدار می شود، انقباضات رخ می دهد و عملکرد اندام مختل می شود.
اختلال عملکرد اندام
تغییرات پاتولوژیک در مفصل در طول زمان باعث اختلال در عملکرد کل اندام می شود. لنگش هنگام راه رفتن، محدودیت حرکت و احساس بی ثباتی مفصل وجود دارد. اندام تغییر شکل می دهد و در نتیجه اختلال در خون رسانی، اختلالات حساسیت و سایر تغییرات رخ می دهد (احساس سردی یا برعکس سوزش، سردی اندام و غیره).
همه اینها در نهایت منجر به ناتوانی می شود.
علائم دیگر
علاوه بر موارد فوق، شکایات کمتری وجود دارد که عمدتاً ماهیت "آرایشی" دارند. این شامل:
- کاهش یا افزایش دور اندام.
- تورم مفصل.
- وجود مایع در مفصل.
- تغییر شکل مفصل یا اندام.
- تغییرات در پوست اندام: افزایش الگوی عروقی، رنگدانه و غیره.
تشخیص
متأسفانه، استئوآرتریت تغییر شکل (استئوآرتریت) معمولاً دیر تشخیص داده می شود. همانطور که در بالا ذکر شد، علائم واضحی که بیمار با آن به پزشک عمومی یا روماتولوژیست مراجعه می کند، قبلاً با تغییرات پاتولوژیک مشخص ظاهر می شود.
تشخیص اولیه بر اساس شکایات مشخصه ایجاد می شود. در نظر گرفتن تاریخچه پزشکی مانند سن، جنسیت، وجود عوامل آسیب زا و غیره ضروری است.
بازرسی
پس از معاینه، تورم مفصل آسیب دیده و افزایش موضعی دمای پوست اغلب آشکار می شود. عضلات اطراف مفصلی هیپوتروفی هستند و پوست ظاهری خشک و نازک دارد.
در لمس، درد مفصلی مشاهده می شود که معمولاً متوسط است. امکان تعیین مایع موجود در آن وجود دارد.
محدودیت حرکات در مفصل بیمار معمولی است، با این حال، هیچ حرکتی کامل وجود ندارد. اندام گاهی به خصوص با یک دوره طولانی بیماری، حالت اجباری به خود می گیرد و بدشکلی های آشکاری دارد.
تحقیقات آزمایشگاهی
هیچ تغییر خاصی در تجزیه و تحلیل برای DOA وجود ندارد. با ایجاد سینوویت - التهاب غشای داخلی (سینوویال)، ESR ممکن است نسبتاً افزایش یابد و آزمایشات بیوشیمیایی خون ممکن است کمی سطح پروتئین سررواکتیو (CRP)، فیبرینوژن و آلفا-2-گلوبولین را افزایش دهد.
روش تحقیق ابزاری
اشعه ایکس اغلب در تشخیص DOA استفاده می شود. رزونانس مغناطیسی و توموگرافی کامپیوتری، سینتی گرافی، آرتروسکوپی - بررسی آندوسکوپی حفره مفصلی نیز استفاده می شود.
استئوآرتریت تغییر شکل (استئوآرتریت) در بیشتر موارد در طول معاینه اشعه ایکس تشخیص داده می شود.
چندین علامت رادیولوژیکی خاص وجود دارد که به ایجاد تشخیص کمک می کند.
- استئوفیت ها رشد استخوانی در امتداد لبه های مفاصل هستند.
- باریک شدن فضای مفصل. در مناطقی که بار اصلی را تحمل می کنند، بارزتر است.
- اسکلروز ساب غضروفی سخت شدن بافت استخوانی است.
گاهی اوقات علائم رادیولوژیکی اضافی DOA وجود دارد (که معیارهای اجباری نیستند): کیست، دررفتگی و سابلوکساسیون، فرسایش (زخم).
طبقه بندی های رادیولوژیکی زیادی وجود دارد که بر اساس این علائم است و امکان تشخیص دقیق را فراهم می کند.
رفتار
هدف درمان DOA در درجه اول بهبود کیفیت زندگی بیمار است. این امر با کاهش درد، بازیابی عملکرد مختل شده مفصل و محدود کردن پیشرفت بیشتر بیماری به دست می آید.
تمام روش های درمانی را می توان به سه گروه تقسیم کرد:
- غیر دارویی.
- فارماکولوژیک - مصرف دارو.
- مداخلات جراحی – جراحی.
درمان های غیر دارویی
قبل از درمان این بیماری با داروها و روش های دیگر، لازم است بدانید که اگر قوانین ساده را در زندگی روزمره رعایت کنید، بهبودی نسبتاً پایدار (تضعیف یا ناپدید شدن علائم) امکان پذیر است.
عادی سازی وزن بدن
برای کاهش بار روی مفاصل، برنامه درمانی باید شامل اقداماتی برای کاهش وزن اضافی بدن باشد که در اکثر بیماران مبتلا به DOA وجود دارد. این امر با رژیم غذایی کم کالری، تمرینات بدنی خاص، ماساژ و غیره به دست می آید.
حالت امنیتی
اول از همه، رعایت رژیم حفاظتی ضروری است. این به معنای حذف عواملی است که بر پیشرفت بیماری تأثیر می گذارد - تروما (از جمله میکروتروما، به عنوان مثال، در خانه)، هیپوترمی، فعالیت بدنی بیش از حد.
کاهش بار
لازم است بار روی مفصل آسیب دیده کاهش یابد. در دوره حاد بیماری، زمانی که مفصل زانو یا لگن تحت تاثیر قرار می گیرد، از عصا یا عصا استفاده می شود. و هنگامی که مفصل شانه آسیب می بیند، بی حرکتی با استفاده از گچ قابل جابجایی، پلاستیک و سایر آتل ها ایجاد می شود. از کشش نیز می توان با کمک دستگاه های خاصی استفاده کرد که در بیمارستان انجام می شود.
در صورت DOA مفاصل پا باید توجه ویژه ای به کفش شود که باید به درستی انتخاب شود و از کفی های مخصوص (ارتوپدی) استفاده شود.
ورزش درمانی (فیزیوتراپی)
استفاده از تمرینات فیزیکی درمانی ویژه در درمان DOA در هر مکانی بسیار ارزشمند است. تمرینات باید هر روز انجام شود. با این حال، انجام فیزیوتراپی نباید باعث درد و ناراحتی شود.
مجموعه ای از تمرینات معمولاً توسط پزشک با در نظر گرفتن شرایط فیزیکی بیمار انتخاب می شود. این شامل فعالیت هایی با هدف بهبود وضعیت عمومی است: پیاده روی با سرعت متوسط بر روی سطح صاف، شنا در استخر، آموزش بر روی تجهیزات ورزشی ویژه.
همچنین تمرین و تقویت گروه های عضلانی خاص ضروری است. به عنوان مثال، با DOA مفصل شانه، این عضلات کمربند شانه و اندام فوقانی هستند.
مصرف داروها
طیف وسیعی از داروهای مورد استفاده در درمان DOA بسیار گسترده است. این درمان برای تشدید بیماری یا در صورت وجود عوارض التهابی - سینوویت استفاده می شود.
- داروهایی که درد را کاهش می دهند. اینها شامل مسکن های مختلفی است که در دوزهای معمولی استفاده می شوند.
- بهبود خون رسانی به ناحیه آسیب دیده و تحریک فرآیندهای متابولیک در آن. داروهایی که باعث بهبود میکروسیرکولاسیون (دروتاورین)، بهبود ویسکوزیته خون (کیمز)، اثرات آنتی اکسیدانی (ویتامین های C، E، B) و سایر داروها می شوند استفاده می شود.
- داروهای ضد التهابی غیر استروئیدی (NSAIDs) - دیکلوفناک، ایبوپروفن، ایندومتاسین و دیگران. استفاده از این داروها تأثیر مستقیمی بر مکانیسم ایجاد بیماری دارد و همچنین اثر ضد درد اضافی دارد.
- گلوکوکورتیکوئیدها زمانی استفاده می شوند که سایر داروها بی اثر باشند و استفاده از آنها محدود باشد.
- کندروپروتکتورها داروهایی هستند که فرآیندهای متابولیک را در غضروف مفصلی تحریک می کنند. خارج از تشدید استفاده می شود.
اغلب از ترکیبی از چندین دارو استفاده می شود، به عنوان مثال، ترکیبی از مصرف داروهای NSAID با زنگ.
مسیرهای تجویز دارو می تواند متفاوت باشد: خوراکی (قرص)، اشکال تزریقی - عضلانی، داخل وریدی. گاهی اوقات - انفوزیون قطره ای داخل وریدی (سنگ زنگ). در صورت نیاز، دارو به داخل حفره مفصلی تزریق می شود.
خارج از تشدید، از درمان فیزیوتراپی و آسایشگاهی استفاده می شود.
مداخلات جراحی
زمانی استفاده می شود که سایر روش های درمانی بی اثر باشند. در بیشتر موارد، تعویض مفصل، برداشتن بافت استخوانی یا غضروفی داخل مفصلی و غیره انجام می شود.
چگونه درد مفاصل را فراموش کنیم؟
- درد مفاصل حرکات و زندگی کامل شما را محدود می کند...
- شما نگران ناراحتی، خرچنگ و درد سیستماتیک هستید...
- ممکن است یک سری داروها، کرم ها و پمادها را امتحان کرده باشید...
- اما با توجه به اینکه شما در حال خواندن این سطرها هستید، آنها خیلی به شما کمک نکردند ...
آرتروز تغییر شکل ICD 10
استئوآرتریت تغییر شکل (استئوآرتریت) - شرح بیماری و روش های درمان
استئوآرتریت دفورمانس یا استئوآرتریت (DOA) یک بیماری مزمن مفصلی است. در این حالت، تخریب تدریجی غضروف مفصلی رخ می دهد که منجر به تغییرات در سطوح و تغییر شکل خود مفصل می شود.
کد ICD 10: M15-M19 Arthrosis
- پلی آرتروز M15.
- M16 کوکسارتروز (آرتروز مفصل ران).
- M17 گونارتروز (آرتروز مفصل زانو).
- M18 آرتروز اولین مفصل کارپومتاکارپال.
- M19 سایر آرتروزها.
بر اساس کد ICD 10، نامهای دیگری نیز برای این بیماری وجود دارد که مترادف هستند: آرتروز دفورمان، استئوآرتروز، آرتروز، استئوآرتریت.
اصطلاح "استئوآرتریت تغییر شکل" بیشتر در اصطلاحات خارجی استفاده می شود.
برخی از آمار
استئوآرتریت تغییر شکل (استئوآرتریت) شایع ترین بیماری مفصلی است. علائم آن بسته به منطقه در 20 تا 40 درصد از جمعیت جهان رخ می دهد. زنان تقریبا دو برابر بیشتر در معرض بیماری هستند. با افزایش سن، تعداد مردان و زنان بیمار تقریباً یکسان می شود. اگرچه گاهی اوقات این بیماری در افراد جوان رخ می دهد، با این حال، هنوز هم سهم افراد مسن است: در میان افراد بالای 50 سال، تقریبا نیمی از آنها بیمار هستند و در سن 70 سالگی - در حال حاضر 80-90٪.
مفصل ران اغلب تحت تأثیر قرار می گیرد - حدود 42٪ موارد و پس از آن زانو - حدود 34٪. "سه بالا" با آسیب به مفصل شانه بسته می شود - در 11٪ از تمام DOA ها. سهم ضایعات سایر مفاصل حدود 13 درصد است.
ساختار مشترک
استئوآرتریت تغییر شکل (استئوآرتریت) باعث اختلال در عملکرد طبیعی مفصل می شود که اغلب منجر به ناتوانی می شود. برای درک فرآیندهای پاتولوژیکی که در طول توسعه این بیماری رخ می دهد، ارزش آن را دارد که کمی به آناتومی مفصل بپردازیم.
مفاصل در آن مکان هایی از اسکلت قرار دارند که در آن حرکات مشخصی رخ می دهد. به هر حال، 360 مورد از آنها در بدن انسان وجود دارد.
استئوآرتریت تغییر شکل دهنده بیماری - کد ICD 10
استئوآرتریت تغییر شکل اندام ها (DOA) یک بیماری دژنراتیو شدید است که با تخریب پیشرونده بافت غضروفی مفاصل همراه با تشکیل رشد استخوان - استئوفیت ها مشخص می شود. شایان ذکر است که آرتروز تغییر شکل دهنده هزاران سال است که برای بشر شناخته شده است، اما حتی در حال حاضر این بیماری به طور کامل مورد مطالعه قرار نگرفته است و تنها در مراحل اولیه توسعه قابل درمان است. این آرتروز که در طبقه بندی بین المللی تحت کد ICD 10 ذکر شده است منجر به تغییرات دژنراتیو شدید در مفصل می شود که با تغییر شکل مفصل و کاهش تحرک آن همراه است.
آرتروز تغییر شکل دهنده داشتن کد ICD 10، به عنوان یک بیماری دوران سالمندی در نظر گرفته می شود که عمدتاً در افراد بالای 50 سال رخ می دهد. آمار نشان می دهد که تقریباً 10-15٪ از افرادی که تحت معاینات منظم قرار می گیرند، علائمی از ایجاد آرتروز تغییر شکل دهنده ICD 10 دارند. در واقع، آرتروز ICD 10 می تواند در سنین جوانی، یعنی تا 25 سالگی شروع به ایجاد کند، اما قابل توجه است. علائم ممکن است فقط در سنین بالا ظاهر شود.
پاتوژنز و علائم آرتروز تغییر شکل ICD کد 10
آرتروز دفورمانس که دارای کد ICD 10 است، بیماری شایعی است که در آن، اول از همه، کاهش بازسازی در بافت همبند وجود دارد که منجر به پیری زودرس غضروف می شود. روند پیری زودرس بافت غضروف با ظاهر شدن زبری در سطح آن، نازک شدن و همچنین از دست دادن خاصیت ارتجاعی و استحکام بافت همراه است. در این حالت فشردگی استخوان ساب غضروفی، ناپدید شدن کامل بافت غضروفی، تشکیل کیست و استئوفیت و همچنین اسکلروز سطوح مشاهده می شود.
آرتروز تغییر شکل دهنده ICD
ارسال شده توسط: اندیس تاریخ ارسال: 1393/10/22 ساعت 12:47 در: واریس
ICD 10. کلاس سیزدهم. بیماری های سیستم عضلانی و بافت همبند (M00-M49)
شامل: شرایط انتخابی ناشی از دوره پری ناتال (P00-P96)
عوارض بارداری، زایمان و نفاس (O00 -O99)
ناهنجاری های مادرزادی، ناهنجاری ها و اختلالات کروموزومی (Q00 -Q99)
بیماری های سیستم غدد درون ریز، اختلالات تغذیه ای و اختلالات متابولیک (E00 -E90)
صدمات، مسمومیت و برخی پیامدهای دیگر ناشی از علل خارجی (S00 -T98)
علائم، علائم و ناهنجاریهای شناسایی شده توسط آزمایشهای بالینی و آزمایشگاهی، که در جای دیگر طبقهبندی نشدهاند (R00 -R99)
M95 -M99 سایر اختلالات سیستم اسکلتی عضلانی و بافت همبند
دسته های زیر با ستاره مشخص شده اند:
M01 عفونت مستقیم مفصل در بیماری های عفونی و انگلی طبقه بندی شده در جاهای دیگر
M03 آرتروپاتی پس از عفونی و واکنشی در بیماری های طبقه بندی شده در جاهای دیگر
M07 آرتروپاتی پسوریاتیک و انتروپاتیک
M09 آرتریت نوجوانان در بیماری های طبقه بندی شده در جاهای دیگر
M14 آرتروپاتی در سایر بیماری های طبقه بندی شده در جاهای دیگر
M36 اختلالات بافت همبند سیستمیک در بیماری های طبقه بندی شده در جاهای دیگر
M49 اسپوندیلوپاتی های بافت در بیماری های طبقه بندی شده در جاهای دیگر
M63 ضایعات عضلانی در بیماری های طبقه بندی شده در جاهای دیگر
M68 ضایعات غشاهای سینوویال و تاندون ها در بیماری های طبقه بندی شده در جاهای دیگر
استئوآرتریت تغییر شکل عبارت است از:
استئوآرتریت - I استئوآرتریت (استئوآرتریت؛ استخوان استئون یونانی + آرتریت[ها] (آرتریت)) التهاب مفصلی که انتهای مفصلی استخوانهای مفصلی را در فرآیند پاتولوژیک درگیر میکند. آنها نوعی آرتریت هستند. اصطلاح "استئوآرتریت" گاهی نادرست است... ... دایره المعارف پزشکی
استئوآرتریت - (استئوآرتریت)، آرتریت تغییر شکل، التهاب مفصل همراه با آسیب به استخوان های مفصلی. در اسب، گاو و سگ مشاهده شده است. مفاصل زانو، تیغه شانه، عروق کرونر و مچ دست اغلب تحت تأثیر قرار می گیرند. با O.، پریوستیت، اگزوستوز،... ... فرهنگ لغت دایره المعارف دامپزشکی توسعه می یابد
DOA - استئوآرتریت ICD 10 M15. M19. م... ویکی پدیا
انتخاب آسایشگاه - استراحتگاه مجموعه ای از اقدامات پزشکی است که برای تعیین نشانه ها یا موارد منع مصرف برای درمان آبگرم و همچنین مکان، مشخصات پزشکی آسایشگاه، مدت و فصل درمان آسایشگاه-توچال انجام می شود. هدف S.k.o. بهبود... ... دایره المعارف پزشکی
روماتیسم - روماتیسم. مطالب: طرح تاریخی. 437 روماتیسم کروئیک. 437 اتیولوژی و پاتوژنز. 438 نشانه شناسی عمومی. 440 فرم های بالینی. 441 پیشگیری و درمان ... دایره المعارف بزرگ پزشکی
استئوآرتریت - شرح، علل، علائم (علائم)، تشخیص، درمان.
توضیح کوتاه
استئوآرتریت (OA) یک گروه ناهمگن از بیماری ها با علل مختلف با تظاهرات و پیامدهای بیولوژیکی، مورفولوژیکی و بالینی مشابه است که بر اساس آسیب به تمام اجزای مفصل، در درجه اول غضروف، و همچنین قسمت زیر غضروفی استخوان، سینوویوم است. رباط ها، کپسول ها، عضلات اطراف مفصلی.
داده های آماری شیوع: 20 درصد از جمعیت جهان. سن غالب 40-60 سال است. علائم رادیولوژیک OA در 50 درصد افراد بالای 55 سال دیده می شود. جنسیت غالب برای گونارتروز مونث و برای کوکسارتروز مرد است. بروز: 8.2 در هر جمعیت در سال 2001
اتیولوژی اختلاف بین بار مکانیکی روی مفصل و توانایی آن در تحمل آن بار. خواص بیولوژیکی غضروف را می توان به صورت ژنتیکی تعیین کرد یا تحت تاثیر عوامل اکتسابی برون زا و درون زا عوامل ژنتیکی نقش نقص ژن کلاژن نوع II مورد بحث قرار گرفت نوع غالب اتوزومی توارث OA فرسایشی در زنان و مغلوب در مردان عوامل اکتسابی بدن اضافی وزن کمبود استروژن در زنان یائسه بیماری های اکتسابی استخوان ها و مفاصل آسیب های مفصلی عمل های مفصلی.
آرتروپاتی با منشاء و کدهای مختلف مطابق با ICD 10
استئوآرتریت تغییر شکل یا استئوآرتریت با تخریب بافت غضروف و در نتیجه تغییر شکل کل مفصل مشخص می شود.
کدهای مطابق با ICD 10 – M15-M19.
طبقه بندی بر اساس ICD-10
طبقهبندی بینالمللی بیماریها، ویرایش دهم، که توسط WHO تهیه شده است، فهرستی از بیماریها است که بر اساس گونهشناسی تقسیم میشوند. ICD-10 برای کدگذاری تشخیص ها استفاده می شود.
آرتروز
آرتریت می تواند به طور مستقل یا در برابر سایر فرآیندهای منفی که در بدن اتفاق می افتد رخ دهد. آرتریت همیشه باعث التهاب موضعی در ناحیه مفصل می شود.
آرتروز و آرتروز
DOA (ICD 10 کد M15-M19) یک بیماری بسیار ناخوشایند است که ویژگی آن تخریب بافت همبند است. در غیاب آن، استخوان ها با هم شروع به رشد می کنند. نتیجه آرتروز از دست دادن تحرک اندام است. مشابه آرتریت روماتوئید.
- درد با افزایش استرس؛
- کروچیدن؛
- سفتی حرکت به دلیل باریک شدن فضای مفصل؛
- تحلیل رفتن عضلات ران و باسن.
گونارتروز یا DOA مفاصل زانو (ICD 10) از خم شدن و امتداد آزاد اندام ها جلوگیری می کند و با احساسات ناخوشایند در راه رفتن طولانی همراه است.
استئوآرتریت تغییر شکل دهنده مفصل زانو دارای کد M17 مطابق با ICD 10 است.
استئوآرتریت دست ها باعث ایجاد گره هایی در مفاصل بین فالانژیال می شود.
رفتار
مانند هر بیماری مشابه دیگری، با استئوآرتریت به بیمار مجموعه ای از اقدامات برای بازیابی مفصل و بهبود سلامت تجویز می شود.
قبل از هر چیز، پزشک توصیه می کند که فعالیت بدنی را محدود کنید و به اندام آسیب دیده فشار وارد نکنید. درمان دارویی برای آرتروز التهاب را تسکین می دهد و خواص بازسازی بدن را بهبود می بخشد. درمان بالینی به ندرت نشان داده می شود.
آرتروز عمومی
این بیماری غضروف هیالین را در دو مرحله از بین می برد:
- در مراحل اولیه، فضای مفصل باریک می شود.
- در مرحله بعد، استئوفیت ها ایجاد می شوند - برجستگی های استخوانی که به دلیل آن مفصل تغییر شکل می دهد.
علائم
علائم اولیه تصویر کلی را توصیف نمی کند و در دوره ها رخ می دهد.
پزشک در صورت وجود استئوآرتریت تشخیص می دهد:
- حملات دردناک؛
- کرپیتوس؛
- سفتی، سختی؛
- بافت استخوانی افزایش می یابد. با اشعه ایکس تایید شد.
درمان آرتروز عمومی
این بیماری به طور کامل قابل درمان نیست، اما می توان سیر آن را کاهش داد. در این وضعیت، پزشکان توصیه نمی کنند که داروهای مردمی را کنار بگذارند، آنها را با دارو و درمان پیشگیرانه ترکیب کنند.
ماساژ، فیزیوتراپی و گل درمانی نتایج بسیار خوبی به همراه دارد.
هم مسکن ها و هم داروهای تخصصی برای کاهش علائم تجویز می شوند.
در موارد شدید، جراحی برای جایگزینی آن با ایمپلنت مصنوعی تجویز می شود.
آرترالژی
کد ICD-10 M25.5 است.
علائم و علل بیماری
دردهای دوره ای نشانه مشکلات است. خوددرمانی در مراحل اول به مقابله با درد کمک می کند، اما روند تخریب مفصل را متوقف نمی کند.
شایع ترین دلایل عبارتند از:
- گردش خون ناکافی و اختلال در تامین عناصر مفید؛
- اضافه وزن؛
- هیپوترمی پاها؛
- عفونت ها
یک عامل اکتسابی ممکن است آسیب باشد.
ویروس ها و باکتری ها نه تنها در بزرگسالان، بلکه در کودکان نیز باعث آرترالژی می شوند.
تشخیص بیماری
شرح حال و بررسی اولیه کافی نیست و می تواند منجر به نتیجه گیری اشتباه شود. برای تشخیص نهایی، پزشک یک یا چند مطالعه را تا روشن شدن کامل وضعیت تجویز می کند. اغلب این است:
درمان دارویی
مسکن ها و داروهای ضد التهاب (آسپرین، پاراستامول) علائم را کاهش می دهند و زندگی عادی را ممکن می سازند.
فیزیوتراپی (لیزر درمانی و مغناطیس درمانی) تأثیر مثبتی بر سلامتی دارد و روند التهابی را متوقف می کند.
بسیاری از داروها به دلیل سن کودکان در دسترس نیستند و به همین دلیل داروها بر اساس یک مورد خاص تجویز می شوند. ورزش درمانی، رژیم غذایی و عادی سازی خواب کافی است.
آرتروپاتی
آسیب مفصل ثانویه به دلیل سایر بیماری ها یا اختلالات در بدن. دوره مشابه آرتریت واکنشی است.
علائم
تشخیص آرتروپاتی با استفاده از MRI یا اشعه ایکس بسیار دشوار است. این بیماری بسته به وضعیت بدن و سیر بیماری زمینه ای خود را به صورت دوره ای نشان می دهد.
معمولاً مفاصل مچ پا و زانوها تحت تأثیر قرار می گیرند، کمتر در پا. وجود دارد:
- حرکت دردناک؛
- تورم؛
- تجمع مایع؛
- آسیب به غشاهای مخاطی؛
- بزرگ شدن غدد لنفاوی اینگوینال؛
- در مراحل پایانی بیماری بر قلب تأثیر می گذارد.
علل
کارشناسان هنوز در مورد اینکه علت اصلی آرتروپاتی چیست بحث می کنند. واضح است که در مورد بیماری های ایدیوپاتیک صدق نمی کند. محبوب ترین نسخه وجود برخی ناهنجاری ها در سیستم ایمنی است که در نتیجه بدن به راحتی توسط گروه خاصی از میکروارگانیسم ها آلوده می شود. اغلب، آرتروپاتی پس زمینه عفونت روده یا کلامیدیا است و گاهی اوقات می تواند همراه با سوزاک ایجاد شود.
تشخیص
علاوه بر علائم خارجی، مطالعات تجویز می شود:
- خون برای حضور آنتی بادی؛
- مایع مفصلی؛
- اسمیر مخاطی
تصویر اشعه ایکس نشان دهنده است.
درمان آرتروپاتی
تقویت عمومی بدن باعث افزایش مقاومت آن در برابر عفونت ها و تسریع روند بازسازی می شود. برای این استفاده:
- محرک های ایمنی؛
- داروهای مسکن؛
- رژیم درمانی
با پیشرفت، بستری شدن در بیمارستان و تجویز داروهای هورمونی گلوکوکورتیکوئیدی امکان پذیر است.
کوکسیت
کوکسیت یک بیماری مفصل ران است که با التهاب همراه است. بیش از دوازده نوع فرعی کوکسیت وجود دارد که شایع ترین آنها سلی و چرکی است.
علل
- عفونت هایی که از طریق سیستم گردش خون وارد سطح مفصل می شوند و باعث التهاب در سینوویوم می شوند.
- عوارض پس از سانحه
- یک واکنش خود ایمنی علیه بافت سالم.
- نقرس.
- ساییدگی و پارگی مفاصل به دلیل فعالیت بدنی سنگین.
علائم کوکسیت
- افزایش دمای بدن با کوکسیت سوزاک.
- احساسات دردناک در مفصل.
- راه رفتن تغییر می کند.
- حرکت محدود
- بدون چین در کشاله ران و باسن.
تشخیص
علاوه بر ارزیابی شاخص های خارجی، پزشک باید مطالعات بیشتری را تجویز کند. اشعه ایکس امکان ارزیابی تأثیر منفی بیماری بر وضعیت مفصل و تشخیص مرحله را فراهم می کند. پوکی استخوان در اشعه ایکس نشانه مطمئن کوکسیت است. در صورت کمبود اطلاعات، توموگرافی توصیه می شود.
فقط اقدامات جامع می تواند به دیدن تصویر کامل کمک کند، که برای آن سونوگرافی، MRI، آزمایش خون و ادرار تجویز می شود.
درمان و پیش آگهی
در صورت عدم وجود اشکال حاد، داروها تجویز می شوند، اغلب داروهای ضد التهابی و آنتی بیوتیک ها. در صورت عدم نتیجه، پزشک امکان مداخله جراحی را در نظر می گیرد.
ورزش درمانی، ماساژ و فیزیوتراپی هم بعد از عمل و هم در زمان بهبودی تجویز می شود.
M15-M10 – کدهایی برای بیماری های مفصلی با علائم و روش های تشخیصی مشابه. پزشک هنگام تشخیص، آنها را در نمودار تجویز می کند و اقدامات درمانی را تجویز می کند. خوددرمانی در این مورد می تواند تظاهرات بیماری را پنهان کند و منجر به مرحله شدید شود.
کد ICD برای آرتروز دفورمان
گونارتروز مفصل زانو کد ICD-10: M15-M19 آرتروز
استئوآرتریت تغییر شکل که به اختصار DOA نامیده می شود، به بیماری های مزمن مفصلی اشاره دارد. منجر به تخریب تدریجی غضروف مفصلی (هیالین) و تغییر دژنراتیو-دیستروفیک بیشتر خود مفصل می شود.
کد ICD-10: M15-M19 Arthrosis. اینها شامل ضایعات ناشی از بیماری های غیر روماتیسمی است که عمدتاً مفاصل محیطی (اندام ها) را تحت تأثیر قرار می دهد.
- گسترش بیماری
- ساختار مشترک
- توسعه DOA
- علائم
- تشخیص
آرتروز مفصل زانو در طبقه بندی بین المللی بیماری ها گونارتروز نامیده می شود و دارای کد M17 می باشد.
در عمل نام های دیگری نیز برای این بیماری وجود دارد که بر اساس کد ICD10 مترادف هستند: آرتروز دفورمانس، آرتروز، استئوآرتریت.
گسترش بیماری
استئوآرتریت شایع ترین بیماری سیستم اسکلتی عضلانی انسان در نظر گرفته می شود. بیش از 1/5 جمعیت سیاره ما با این بیماری روبرو هستند. اشاره شده است که زنان بسیار بیشتر از مردان از این بیماری رنج می برند، اما با افزایش سن این تفاوت از بین می رود. پس از سن 70 سالگی، بیش از 70 درصد مردم به این بیماری مبتلا هستند.
آسیب پذیرترین مفصل برای DOA مفصل ران است. طبق آمار، 42 درصد از موارد این بیماری را تشکیل می دهد. زانو (34 درصد موارد) و مفاصل شانه (11 درصد) در جایگاه دوم و سوم مشترک بودند. برای مرجع: بیش از 360 مفصل در بدن انسان وجود دارد. با این حال، 357 مورد باقی مانده تنها 13 درصد از کل بیماری ها را تشکیل می دهند.
ساختار مشترک
مفصل عبارت است از مفصل شدن حداقل دو استخوان. چنین مفصلی ساده نامیده می شود. مفصل زانو، یک مفصل پیچیده با دو محور حرکتی، سه استخوان را مفصل بندی می کند. خود مفصل با یک کپسول مفصلی پوشیده شده و یک حفره مفصلی را تشکیل می دهد. دارای دو پوسته بیرونی و داخلی است. از نظر عملکردی، پوسته بیرونی از حفره مفصلی محافظت می کند و به عنوان یک نقطه اتصال برای رباط ها عمل می کند. پوشش داخلی که سینوویال نیز نامیده می شود، مایع خاصی تولید می کند که به عنوان نوعی روان کننده برای مالیدن سطوح استخوانی عمل می کند.
یک مفصل توسط سطوح مفصلی استخوان های تشکیل دهنده آن (اپی فیز) تشکیل می شود. این انتهای دارای غضروف هیالین (مفصلی) در سطح خود هستند که عملکرد دوگانه ای را انجام می دهند: کاهش اصطکاک و جذب ضربه. مفصل زانو با وجود غضروف اضافی (منیسک) مشخص می شود که عملکردهای تثبیت و تضعیف ضربه های ضربه را انجام می دهد.
توسعه DOA
توسعه آرتروز با آسیب به بافت های غضروف مفصلی آغاز می شود (کد ICD-10: 24.1). این فرآیند بدون توجه اتفاق می افتد و معمولاً با تغییرات مخرب قابل توجهی در غضروف مفصلی تشخیص داده می شود.
عوامل اصلی در ایجاد آرتروز: افزایش بار فیزیکی روی غضروف مفصلی و همچنین از دست دادن مقاومت عملکردی آن در برابر بارهای معمولی. این منجر به تغییرات پاتولوژیک آن (تحول و تخریب) می شود.
عواملی که در ایجاد بیماری نقش دارند، پیش نیازهای اصلی بروز آن را تعیین می کنند. بنابراین، از دست دادن مقاومت می تواند ناشی از شرایط زیر باشد:
- استعداد ارثی؛
- اختلالات غدد درون ریز و متابولیک؛
- تغییرات مرتبط با سن (به ویژه پس از 50 سالگی)؛
- بیماری های سیستم اسکلتی عضلانی با علت متفاوت.
افزایش فشار بر غضروف مفصلی در نتیجه موارد زیر رخ می دهد:
- میکروتروماتیزاسیون مزمن این ممکن است به دلیل فعالیت های حرفه ای، فعالیت های ورزشی یا دلایل خانگی باشد.
- اضافه وزن، چاقی؛
- آسیب های مفصلی با منشاء مختلف.
پاتوژنز غضروف مفصلی
تخریب غضروف مفصلی در اثر ریزتروماهای طولانی مدت سطوح استخوان مفصلی یا ترومای همزمان ایجاد می شود. علاوه بر این، برخی از اختلالات رشد، به عنوان مثال، دیسپلازی، به تغییرات در هندسه سطوح استخوان مفصلی و سازگاری آنها کمک می کند. در نتیجه، غضروف مفصلی خاصیت ارتجاعی و یکپارچگی خود را از دست می دهد و عملکرد جذب شوک و کاهش اصطکاک خود را از دست می دهد.
این منجر به تشکیل طناب هایی از بافت همبند می شود که برای جبران تغییرات در سینماتیک مفصل طراحی شده اند. پیامد آن افزایش مقدار مایع سینوویال در حفره مفصلی است که ترکیب آن را نیز تغییر می دهد. نازک شدن و تخریب غضروف مفصلی منجر به این واقعیت می شود که انتهای استخوان تحت تأثیر بارها شروع به رشد می کند تا آنها را به طور مساوی توزیع کند. استئوفیت های استئوکندرال تشکیل می شوند (کد ICD-10: M25.7 استئوفیت). تغییرات بیشتر بر بافت عضلانی اطراف تأثیر می گذارد، که آتروفی می شود و منجر به بدتر شدن گردش خون و افزایش تغییرات پاتولوژیک در مفاصل می شود.
علائم
علائم اصلی ایجاد DOA عبارتند از:
درد مفاصل دلیل اصلی مراجعه به پزشک متخصص است. در ابتدا، به طور نامنظم ظاهر می شود، عمدتا در هنگام حرکت (دویدن، راه رفتن)، هیپوترمی بدن، یا در طی یک وضعیت ناراحت کننده طولانی مدت بدن. سپس درد ناپدید نمی شود و شدت آن افزایش می یابد.
در مراحل اولیه، گونارتروز با احساس "سفتی" مشخص می شود که پس از یک دوره طولانی استراحت (خواب، استراحت) ظاهر می شود. مفصل زانو تحرک کمتری پیدا می کند، حساسیت آن کاهش می یابد و درد با شدت های متفاوت احساس می شود. همه این تظاهرات با حرکت کاهش می یابد یا کاملاً از بین می روند.
یکی دیگر از علائم مشخصه، صدای جیر جیر، کلیک و سایر صداهای خارجی است که در طول راه رفتن طولانی مدت یا تغییر ناگهانی وضعیت بدن ایجاد می شود. در آینده، این صداها به یک همراه ثابت در هنگام حرکت تبدیل می شوند.
اغلب آرتروز مفصل زانو منجر به تحرک پاتولوژیک هیپرتروفی آن می شود. طبق کد ICD 10: M25.2، این به عنوان "مفصل شل" تعریف می شود. این خود را در تحرک خطی یا افقی که برای آن غیر معمول است نشان می دهد. کاهش حساسیت قسمت های انتهایی اندام ها مشاهده شد.
وظایف اصلی مفصل زانو حرکت (عملکرد حرکتی) و حفظ وضعیت بدن (عملکرد حمایتی) است. آرتروز منجر به اختلال عملکردی می شود. این را می توان هم در دامنه محدود حرکت آن و هم در تحرک بیش از حد، "شل شدن" مفصل بیان کرد. مورد دوم نتیجه آسیب به دستگاه کپسولی-رباطی یا رشد عضلات هیپرتروفی است.
با پیشرفت بیماری، عملکرد حرکتی مفصل دیارتروز کاهش می یابد و انقباضات غیرفعال ظاهر می شوند که با حرکات غیرفعال محدود در مفصل مشخص می شود (کد ICD 10: M25.6 سفتی در مفصل).
اختلال عملکرد اسکلتی عضلانی
تغییرات دژنراتیو-دیستروفیک که در طول زمان رخ می دهد به اختلال عملکرد (حرکتی و پشتیبانی) کل اندام تحتانی تبدیل می شود. این خود را در لنگش و سفتی حرکت، عملکرد ناپایدار سیستم اسکلتی عضلانی نشان می دهد. فرآیندهای برگشت ناپذیر تغییر شکل اندام شروع می شود که در نهایت منجر به از دست دادن توانایی کار و ناتوانی می شود.
این علائم غیراصلی عبارتند از:
- تغییر در اندازه اندام، تغییر شکل آن؛
- تورم مفصل؛
- وجود بیش از حد مایع مفصلی (در لمس)؛
- تغییرات قابل مشاهده در پوست اندام ها: افزایش رنگدانه، شبکه مویرگی مشخص و غیره.
تشخیص
مشکل تشخیص آرتروز این است که ظاهر علائم اصلی که بیمار با آن به متخصص مراجعه می کند نشان دهنده تغییرات جدی خاصی در مفصل است. در برخی موارد، این تغییرات پاتولوژیک هستند.
تشخیص اولیه بر اساس تاریخچه پزشکی دقیق بیمار، با در نظر گرفتن سن، جنسیت، حرفه، سبک زندگی، وجود صدمات و وراثت انجام می شود.
یک معاینه بصری به شما امکان می دهد آن علائم مشخصه آرتروز را که مورد بحث قرار گرفت مشاهده کنید: تورم، افزایش دمای موضعی پوست. لمس به شما امکان می دهد درد و وجود مایع اضافی مفصل را تعیین کنید. می توان دامنه حرکت ناحیه آسیب دیده را تعیین کرد و میزان محدودیت عملکرد حرکتی را درک کرد. در برخی موارد، تغییر شکل های مشخصه اندام ها قابل توجه است. این با یک دوره طولانی بیماری رخ می دهد.
روش های معاینه ابزاری
روش های اصلی تشخیص ابزاری DOA عبارتند از:
- رادیوگرافی؛
- تشدید مغناطیسی و توموگرافی کامپیوتری (MRI/CT)؛
- سینتی گرافی (تزریق ایزوتوپ های رادیواکتیو برای به دست آوردن تصویر دو بعدی از مفصل).
- آرتروسکوپی (بررسی میکروجراحی حفره مفصلی).
در 90 درصد موارد رادیوگرافی برای تشخیص آرتروز کافی است. در مواردی که تشخیص دشوار یا نامشخص است، سایر روشهای تشخیصی ابزاری مورد تقاضا هستند.
علائم اصلی که امکان تشخیص DOA با استفاده از رادیوگرافی را فراهم می کند:
- رشد پاتولوژیک به شکل استئوفیت های استئوکندرال؛
- باریک شدن متوسط و قابل توجه فضای مفصل.
- سخت شدن بافت استخوانی که به عنوان اسکلروز ساب غضروفی طبقه بندی می شود.
در برخی موارد، رادیوگرافی می تواند تعدادی از علائم اضافی آرتروز را نشان دهد: کیست های مفصلی، فرسایش مفاصل، دررفتگی.
اگر آرتروز مفصل مچ پا شروع به پیشرفت کرد، باید علائم و درمان بیماری را بدانید تا از عوارض جدی جلوگیری کنید.
علائم توسعه بیماری
در ابتدا، این بیماری عملاً خود را احساس نمی کند و مرحله اول می تواند برای مدتی بدون توجه بگذرد. این بیماری در هر فردی خود را متفاوت نشان می دهد و شدت پاسخ التهابی به مرحله بیماری بستگی دارد. علائم بیماری ممکن است شامل موارد زیر باشد:
- ترد خشن. هنگام حرکت رخ می دهد. این به دلیل سطح ناهموار مفاصل است.
- احساسات دردناک آنها در طول فعالیت بدنی رخ می دهند. درد در هنگام استراحت ظاهر می شود. متناوب و کسل کننده است و ممکن است وقتی پاهای شما در آب یا در هوای مرطوب باشد بدتر شود.
- سفتی مچ پا. معمولاً در صبح همراه با تنش و سفتی عضلات ظاهر می شود.
- رشد استخوان. در طول کل دوره توسعه بیماری، مفاصل در معرض تغییر شکل قرار می گیرند، در نتیجه هنگام راه رفتن مشکلاتی ایجاد می شود و متعاقباً موقعیت بدن تغییر می کند.
- تورم. تورم، تورم و لکه های قرمز روی ناحیه آسیب دیده ایجاد می شود.
- تب. این علامت شایع است و ممکن است بیش از این بیماری مفصلی را نشان دهد.
- پینه ها. با آرتروز، ممکن است پینه ظاهر شود و عملکرد ممکن است کاهش یابد. علاوه بر این، فرد خیلی سریعتر خسته می شود.
- اختلال در عملکرد مفصل. در مراحل پایانی بیماری، عملکرد مفصل مختل می شود، گره های هبردن ظاهر می شوند و در برخی نواحی ضخیم شدن مشاهده می شود. با گذشت زمان، رشد استخوان می تواند ظاهر را تحت تاثیر قرار دهد.
درجات آرتروز
آرتروز درجه 1 مرحله اولیه است که در طی آن درد در ناحیه پا به سختی قابل مشاهده است. در عین حال، فعالیت بدنی، حتی حداقل، باعث خستگی سریع می شود.
آرتروز درجه 2 مرحله بعدی است که در آن درد تشدید می شود. در این مرحله برخی از حرکات بدن دشوار است و رشدهایی که قبلا وجود نداشت در ناحیه سر اولین استخوان متاتارس مشاهده می شود.
اگر درمان به موقع شروع نشود، فرآیندهای انحطاط تشدید می شود و درد در طول روز عادی می شود.
آرتروز درجه 3 خطرناک ترین مرحله است که در آن مچ پا تغییر شکل می دهد و حرکات در این ناحیه غیرممکن یا بسیار دشوار می شود.
پس از ضربه داخلی یا خارجی، آرتروز پس از ضربه مفصل می تواند ایجاد شود. علاوه بر این، این بیماری می تواند در پس زمینه آسیب های تالوس و درشت نی مچ پا ایجاد شود. در این حالت سطح استخوان تغییر شکل داده و ناهموار می شود و تومور در ناحیه مفصل ایجاد می شود.
کمک های اولیه و تاکتیک های درمانی
درمان آرتروز عمدتاً در موارد زیر انجام می شود:
- از بین بردن سندرم درد.
- روند التهابی را از بین ببرید یا آن را کاهش دهید.
- بازیابی عملکرد مفصل.
- متابولیسم تروفیک را به حالت عادی برگردانید.
اگر تمام تلاش خود را برای درمان در مرحله اولیه بیماری انجام دهید، روند بسیار سریعتر پیش خواهد رفت و همه روش ها موثرتر خواهند بود. بنابراین، در اولین علائم، باید از یک متخصص کمک بگیرید.
اغلب این مشکل در افراد دارای اضافه وزن رخ می دهد، بنابراین باید وضعیت بدنی خود را در وضعیت خوبی نگه دارید. اگر وزن اضافی دارید، باید رژیم غذایی خود را دنبال کنید. انتخاب کفش نیز نقش مهمی دارد. کفشهای پاشنهدار و پنجههای باریک مناسبترین گزینه نیستند؛ بهتر است کفشهای ثابت با پاشنههای متوسط رو به بالا انتخاب کنید.
به هر حال، اولین علامت آرتروز مچ پا، تغییر شکل انگشت شست پا است. اگر مورد پیشرفتهتر باشد، تغییرات روی تمام انگشتان تأثیر میگذارد، در این صورت تمام فالانژها به طور همزمان خم میشوند. کفش های معمولی دیگر مناسب نیستند و در برخی مکان ها ناراحتی ظاهر می شود. در این مورد، شما باید کفش های مناسب تری انتخاب کنید، اگرچه این روند بسیار مشکل ساز خواهد شد.
علاوه بر این، در همان ابتدا بیماری وضعیت روانی را بدتر می کند. این عمدتاً مربوط به شیک پوشان است، زیرا کفش های ظریف و زیبا باید با کفش های کمتر قابل ارائه با پاشنه کم و پنجه پهن جایگزین شوند.
جنبه های اصلی درمان DOA
طیف وسیعی از روش ها در درمان آرتروز استفاده می شود. وظیفه آنها به شرح زیر است:
- فیزیوتراپی و ورزش درمانی. مجموعه ای از تمرینات فردی برای بیمار انتخاب می شود. مراجعه به لیزر، مگنت تراپی، الکتروفورز، UHF و فونوفورز امکان پذیر است.
- امروزه گروه هایی وجود دارند که از ژیمناستیک استفاده می کنند. از درمان دستی و ماساژ درمانی استفاده می شود.
- آرتروز مچ پا با استفاده از درمان محافظه کارانه برداشته می شود. در این مورد، از داروهای غیر استروئیدی استفاده می شود که می توانند درد مفاصل را تسکین دهند و پیشرفت روند التهابی را متوقف کنند.
- آرتروز با دارو درمان می شود. داروهای استروئیدی عمدتا استفاده می شود. آنها مستقیماً در مفصل وارد می شوند. عمدتاً پیروکسیکام، اورتوفن، ایندومتاسین و ایبوپروفن استفاده می شود. هدف این درمان ها بهبود متابولیسم در بافت های غضروفی است.
- در صورت بی اثر بودن روش های قبلی، مداخله جراحی ضروری است.
در حال حاضر، گلیکوزامینوگلیکان ها به طور فعال مورد استفاده قرار می گیرند.
اینها داروهایی هستند که از غضروف حیوانات به دست می آیند. اعتقاد بر این است که آنها حاوی موادی هستند که مسئول بازگرداندن عملکرد مچ پا هستند.
برای بازیابی و بهبود گردش خون، پزشک داروهای محرک زیستی را تجویز می کند.
ماساژ به عنوان روشی برای اصلاح آسیب شناسی
برای شروع ماساژ درمانی، بیمار به پشت روی کاناپه دراز می کشد یا در حالت نشسته قرار می گیرد. در مرحله بعد، ساق پا کشیده می شود و یک تکیه گاه زیر تاندون آشیل قرار می گیرد تا وزن پاشنه پا را تحمل کند. در این حالت مفصل آسیب دیده شل می شود.
ماساژ با نوازش جلوی مچ پا شروع می شود که به حرکات مالشی تبدیل می شود. حرکات به تدریج پیچیده تر شده و به مالش مستقیم تبدیل می شود که از غده های شست و پایه کف دست استفاده می کند. هر حرکت حداقل 4 بار و بیش از 6 بار انجام می شود. در پایان ماساژ، نوازش متمرکز انجام می شود.
پشت مچ پا به همین ترتیب ماساژ داده می شود. علاوه بر این، حرکات از قسمت پایین به سمت ماهیچه ساق پا از طریق تاندون آشیل انجام می شود.
در پایان با حرکات مالشی پا را ماساژ دهید.
فیزیوتراپی
تمرینات اغلب برای درمان آرتروز مفصل مچ پا استفاده می شود. برای اینکه این روش واقعا موثر باشد، لازم است حداقل یک ساعت در روز به تربیت بدنی اختصاص داده شود. تنها در این صورت یک نتیجه خوب قابل توجه خواهد بود. برای تثبیت نتیجه، بهتر است از رژیمی پیروی کنید که ممکن است پزشک شما توصیه کند.
درمان فیزیوتراپی شامل استفاده از تمرینات زیر است:
- اولین تمرین شامل چرخاندن پاها به سمت خود در حالی که به پشت دراز کشیده اید است. حرکات باید عمیق باشد. بهتر است آن را به خوبی انجام دهید، اما کافی نیست.
- تمرین دوم شامل حرکت دادن پاها در جهات مختلف است.
- برای اینکه ژیمناستیک موثر باشد، باید روی یک صندلی بنشینید و پاهای خود را محکم روی زمین قرار دهید. انگشتان پا و پاشنه پا را به طور متناوب بالا و پایین بیاورید، بدون اینکه پاها را از روی سطح بلند کنید.
همچنین از تمرینی استفاده می شود که به کمک شخص دیگری نیاز دارد. دستیار باید به استخوان پاشنه و تالوس ضربه بزند. برای این کار باید کف دست خود را روی پای خود قرار دهید. چنین حرکاتی از مچ پا انجام می شود.
روش های اضافی
بازیابی عملکرد پا از طریق فیزیوتراپی برای بازگرداندن عملکرد طبیعی پا، اغلب از روش های حرارتی استفاده می شود. آنها به حفظ غضروف مفاصل و جلوگیری از تخریب آن کمک می کنند. علاوه بر این، به این ترتیب روند التهابی نیز تسکین می یابد. اغلب این نوع درمان در ترکیب با داروها استفاده می شود.
فیزیوتراپی برای آرتروز شامل درمان با موارد زیر است:
کاربرد لیزر. آرتروز مچ پا نیز با لیزر درمانی درمان می شود. اما این روش تنها زمانی استفاده می شود که فقط یک ناحیه جداگانه درمان شود. این درد را تسکین می دهد، اما فقط در مرحله اول و دوم بیماری. برای احساس تسکین، لازم است لیزر درمانی به صورت ترکیبی انجام شود:
- اغلب، لیزر در ترکیب با داروها برای دستیابی به اثر تسریع استفاده می شود. این مجموعه برای کاهش مضرات مواد مخدر استفاده می شود.
- لیزر همچنین با فعالیت بدنی و همچنین ماساژ و درمان دستی ترکیب می شود. تحت هیچ شرایطی نباید خودتان لیزر درمانی انجام دهید.
تغذیه برای آرتروز چگونه باید باشد؟ طبق ICD 10، آرتروز مچ پا نیاز به رژیم غذایی خاصی دارد. این روش نه تنها درمان را موثر می کند، بلکه بدن را در فرم خوبی نیز حفظ می کند.
اگر در طول درمان از رژیم غذایی استفاده شود، التهاب در ناحیه بافت غضروفی کاهش می یابد و درد مفاصل بسیار سریعتر از بین می رود. این روش به شما اجازه می دهد تا از شر تومور خلاص شوید و روند پیری را متوقف کنید.
ماهیت رژیم غذایی استفاده از میوه ها است که انار جایگاه ویژه ای را به خود اختصاص داده است. آب آن می تواند از التهاب و تشکیل تومور جلوگیری کند. همچنین خوردن ماهی، فلفل دلمه ای و آناناس مفید است.
در روزهای رژیم باید روغن ماهی مصرف کنید. این وضعیت بافت ها را بهبود می بخشد، التهاب را کاهش می دهد و از تشکیل تومور جلوگیری می کند. علاوه بر این، روغن ماهی تأثیر مثبتی بر استخوان ها، غضروف ها و مفاصل دارد. مصرف سبزیجات تازه توصیه می شود زیرا... آنها حاوی تعداد زیادی آنتی اکسیدان هستند که مسئول مبارزه با رادیکال های آزاد هستند که روند پیری را آغاز می کنند.
شما فقط می توانید از یک پزشک یاد بگیرید که چگونه آرتروز را درمان کنید؛ در هیچ موردی نباید خود درمانی کنید. فقط یک پزشک می تواند نشان دهد که کدام پمادها، روش های درمانی و رژیم غذایی باید استفاده شود.
استئوآرتریت (OA)- گروهی ناهمگن از بیماری ها با علل مختلف با تظاهرات و پیامدهای بیولوژیکی، مورفولوژیکی و بالینی مشابه، که بر اساس آسیب به تمام اجزای مفصل، در درجه اول غضروف، و همچنین قسمت زیر غضروفی استخوان، غشای سینوویال، رباط ها است. کپسول، عضلات اطراف مفصلی.
کد بر اساس طبقه بندی بین المللی بیماری ها ICD-10:
داده های آماری. شیوع: 20 درصد از جمعیت جهان. سن غالب 40-60 سال است. علائم رادیولوژیک OA در 50 درصد افراد بالای 55 سال دیده می شود. جنسیت غالب برای گونارتروز مونث و برای کوکسارتروز مرد است. بروز: 8.2 در 100000 نفر جمعیت در سال 2001.
اتیولوژی. اختلاف بین بار مکانیکی روی اتصال و توانایی آن در تحمل آن بار. خواص بیولوژیکی غضروف را می توان تحت تأثیر عوامل اکتسابی برون زا و درون زا به صورت ژنتیکی تعیین یا تغییر داد. عوامل ژنتیکی.. نقش نقص ژن کلاژن نوع II مورد بحث قرار گرفته است. نوع اتوزومال غالب توارث OA فرسایشی در زنان و مغلوب در مردان. عوامل اکتسابی.. اضافه وزن.. کمبود استروژن در زنان یائسه.. بیماری های اکتسابی استخوان و مفاصل.. آسیب های مفصلی.. جراحی های مفاصل.
علل
پاتوژنز
پاتوژنز بر اساس غلبه فرآیندهای کاتابولیک بر فرآیندهای آنابولیک است که منجر به از بین رفتن خواص بیولوژیکی غضروف می شود.
. نقش کلیدی متعلق به کندروسیت ها است. کندروسیت ها در استئوآرتریت با بیان بیش از حد COX-2 (یک ایزوآنزیم سیکلواکسیژناز لازم برای سنتز PG) و شکل القایی نیتریک اکسید سنتتاز مشخص می شوند (اکسید نیتریک اثر سمی بر غضروف دارد). تحت تأثیر IL-1، کندروسیتها پروتئینازهای ماتریکس را سنتز میکنند، کلاژن و پروتئوگلیکانهای غضروف را از بین میبرند. سنتز واسطههای آنابولیک کندروسیتها (فاکتور رشد شبه انسولین، فاکتور رشد تبدیلکننده ) در شرایط استئوآرتریت مختل میشود.
. ماتریکس بافت همبند، همراه با سلول های غضروفی، اساس غضروف مفصلی را تشکیل می دهد. ماتریکس بافت همبند شامل مولکول های کلاژن نوع II و آگرکان (پروتئوگلیکان متشکل از یک هسته پروتئینی و زنجیره های محیطی کندرویتین سولفات، کراتان سولفات و اسید هیالورونیک) است. ماتریکس بافت همبند خاصیت جذب شوک منحصر به فرد غضروف را فراهم می کند. بازسازی ماتریکس تحت کنترل سلول های غضروفی است، اما در شرایط آرتروز، فعالیت کاتابولیک آنها از فعالیت آنابولیک بیشتر است که منجر به تغییرات منفی در کیفیت ماتریکس غضروف می شود.
. التهاب در استئوآرتریت به شدت آرتریت نیست، با این حال، در OA واسطه های پیش التهابی، پروتئین های فاز حاد (در غلظت های پایین)، و همچنین ارتشاح تک هسته ای وجود دارد.
طبقه بندی
. استئوآرتریت اولیه (ایدیوپاتیک) موضعی (که کمتر از سه مفصل را تحت تاثیر قرار می دهد): مفاصل دست، مفاصل پا، مفاصل زانو، مفاصل ران، ستون فقرات، مفاصل دیگر. عمومی (در سه مفاصل یا بیشتر تاثیر می گذارد): دیستال و پروگزیمال را تحت تاثیر قرار می دهد. مفاصل بین فالانژیال، با آسیب به مفاصل بزرگ، OA فرسایشی.
. آرتروز ثانویه عوامل اتیولوژیک آرتروز ثانویه: .. پس از سانحه.. بیماری های مادرزادی، اکتسابی، اندمیک.. بیماری های متابولیک: اکرونوز، هموکروماتوز، بیماری ویلسون کونوالوف، بیماری گوچر.. غدد درون ریز: آکرومگالی، هیپرپاراتیروئیدیسم، کم کاری تیروئید، دیابت (دیابت .. فسفات) بیماری رسوب کلسیم، هیروکسی آپاتیت) .. نوروپاتی.. سایر بیماری ها: نکروز آواسکولار، آرتریت روماتوئید، بیماری پاژه و غیره) طبقه بندی استئوآرتوز بر اساس علائم رادیولوژیکی. 0-بدون علائم رادیولوژیکی . I - علائم رادیولوژیکی مشکوک؛ . II - حداقل تغییرات (تنگ شدن جزئی فضای مفصل، استئوفیت های منفرد). . III - باریک شدن متوسط فضای مفصلی، وجود استئوفیت های متعدد. . IV - تغییرات رادیولوژیکی برجسته (فضای مفصل تقریباً قابل مشاهده نیست، استئوفیت های خشن).
علائم (علائم)
تصویر بالینی. بیشتر بیماران از درد مبهم و موضعی در عمق ناحیه مفصلی رنج می برند که با فعالیت بدنی تشدید شده و با استراحت تسکین می یابد. درد در هنگام استراحت (و همچنین سفتی صبحگاهی) نشان دهنده وجود یک جزء التهابی است. منبع درد غضروف نیست، بلکه استخوان (ریزانفارکتوس، استئوفیت)، غشای سینوویال (التهاب)، بافتهای اطراف مفصلی (هیپرتونیک موضعی عضلات ناحیه، تاندونیت) است. سفتی صبحگاهی، بر خلاف بیماری های التهابی مفصل، کوتاه مدت است و بیش از 30 دقیقه طول نمی کشد. کرپیتوس هنگام انجام حرکات غیرفعال در مفاصل به طور کامل احساس می شود و حتی شنیده می شود. به دلیل ناهماهنگی سطوح مفصلی محدودیت حرکت در مفصل به دلیل درد، سینوویت یا انسداد توسط "موش مفصلی" (قطعه ای از غضروف مفصلی که در حفره مفصل افتاده است). استئوآرتریت اغلب با بیماری های وریدی (وریدهای واریسی اندام تحتانی، ترومبوفلبیت) همراه است. اغلب مبتلا می شوند.. مفاصل زانو (75%).. مفاصل دست (60%) - اینترفالانژیال دیستال (گره های هبردن)، اینترفالانژیال پروگزیمال (گره های بوچارد) .. ستون فقرات کمری و گردنی (30%).. مفاصل هیپ ( 25 درصد .. مفصل مچ پا (20 درصد .. مفصل شانه 15 درصد . بدشکلی های واروس یا والگوس، سابلوکساسیون مفصل در مراحل بعدی بیماری مشاهده می شود. تورم و ترشح بیشتر در مفاصل زانو مشاهده می شود و ایجاد کیست بیکر امکان پذیر است. ایجاد تظاهرات خارج مفصلی معمولی نیست.
تشخیص
داده های آزمایشگاهی. خون: ESR در محدوده طبیعی است، هیچ RF تشخیص داده نمی شود. مایع سینوویال: ویسکوزیته بالا، لکوسیت کمتر از 2000 در 1 میکرولیتر، نوتروفیل کمتر از 25٪.
داده های ابزاری. معاینه اشعه ایکس باریک شدن فضاهای مفصلی، استئواسکلروز، استئوفیت های حاشیه ای، کیست های زیر مفصلی، کلسیفیکاسیون غضروفی "لکه ای" (نشانه ای از رسوب هیدروکسی آپاتیت) در مفاصل بین فالانژیال و زانو را نشان می دهد.
معیارهای تشخیصیاستئوآرتریت کالج آمریکایی روماتولوژی
. گونارتروز.. درد + کرپیتوس + سفتی صبحگاهی<30 мин + возраст старше 38 лет (чувствительность 89%, специфичность 88%) .. Боли в коленном суставе + наличие остеофитов (чувствительность 94%, специфичность 88%) .. Боли в коленном суставе + возраст более 40 лет + утренняя скованность <30 мин + крепитация (чувствительность 94%, специфичность 88%).
. کوکسارتروز.. درد + وجود استئوفیت سر استخوان ران و/یا استابولوم (حساسیت 91%، ویژگی 89%).. درد + باریک شدن فضای مفصل + ESR<20 мм/час (чувствительность 91%, специфичность 89%).
. آرتروز مفاصل کوچک دست درد یا سفتی صبحگاهی در مفاصل کوچک دست + وجود سه علامت از چهار علامت زیر: 1. رشد بیش از حد بافت سخت در بیش از یکی از ده مفصل زیر: ... مفاصل بین فالانژیال دوم و سوم دیستال هر دو دست ... مفاصل بین فالانژیال پروگزیمال دوم و سوم هر دو دست ... اولین مفاصل کارپال- متاکارپ هر دو دست. 2. رشد بیش از حد بافت سخت در بیش از یکی از ده مفصل بین فالانژیال دیستال. 3. وجود ادم در بیش از دو مفصل متاکارپوفالانژیال. 4. تغییر شکل حداقل یکی از ده مفصل ذکر شده در نقطه 1. حساسیت 92٪، ویژگی 98٪.
رفتار
رفتار
تاکتیک های عمومی هدف درمان باید هم کاهش شدت درد و التهاب و هم اصلاح تغییرات در بافت غضروف باشد.
رژیم و رژیم غذایی. کاهش وزن بدن به منظور کاهش بار مکانیکی روی مفصل مهم است. از اضافه بار فیزیکی و ضربه به مفاصل، صندلی های نرم و قرار دادن بالش در زیر مفاصل باید اجتناب شود. استفاده از صندلی هایی با پشتی صاف و تخت با پایه چوبی سخت توصیه می شود. سازگاری ها، کاهش بارهای مکانیکی روی مفاصل آسیب دیده - کرست، عصا، زانوبند. انجام مجتمع های ورزشی درمانی ویژه.
درمان دارویی
داروهای سریع الاثر علامتدار. مسکن های غیر مخدر با اثر مرکزی.. پاراستامول (تا 4 گرم در روز) به طور دوره ای برای بیماران با درد متوسط متناوب بدون علائم التهاب تجویز می شود. ترامادول 200-300 میلی گرم در روز.
NSAID ها NSAID ها برای دردهای شدید و مداوم و علائم سینوویت، برای مدت کوتاهی، در دوزهای کمتر نسبت به آرتریت تجویز می شوند. مصرف موضعی در پمادها و ژل ها امکان پذیر است مهارکننده های غیرانتخابی COX: ایبوپروفن 1200-1400 میلی گرم در روز، کتوپروفن 100 میلی گرم در روز، دیکلوفناک 75-100 میلی گرم در روز NB: به دلیل افزایش فرآیندهای دژنراتیو در غضروف نباید از ایندومتاسین استفاده شود. .. مهارکننده های انتخابی COX - 2 (به ویژه برای بیماران مسن یا در صورت وجود عوامل خطر برای ایجاد NSAID - گاستروپاتی): ملوکسیکام 7.5 میلی گرم در روز، نیمسولید 100 میلی گرم 2 بار در روز، سلکوکسیب 50-100 میلی گرم 2 بار / روز
داروهای اصلاح کننده بیماری. کندرویتین سولفات 500 میلی گرم 2-3 بار در روز، دوره 3-6 ماه. گلوکزامین 1500 میلی گرم 1 بار در روز، دوره 6 هفته، بین دوره ها 2 ماه استراحت می کند. آلفلوتاپ (عصاره موجودات دریایی حاوی کندرویتین سولفات، کراتان سولفات، اسید هیالورونیک و عناصر کمیاب) 1 میلی لیتر IM روزانه، برای یک دوره 20 تزریقی. می توان 1-2 میلی لیتر داخل مفصلی را در مفاصل بزرگ برای یک دوره 6-5 تزریقی تزریق کرد و سپس با 1.0 میلی لیتر داخل مفصلی ادامه داد. پس از 6 ماه دوره را تکرار کنید.
داروهای زیر نیز نشان داده شده است: . برای OA فرسایشی - استفاده طولانی مدت از داروهای آمینوکینولین (هیدروکسی کلروکین 200 میلی گرم در روز). تزریق داخل مفصلی GC - فقط در حضور سینوویت ثانویه. تزریق نباید بیش از 3 بار در سال انجام شود (به آرتریت روماتوئید مراجعه کنید).
درمان غیر دارویی. عوامل فیزیکی - اشعه ماوراء بنفش در دوزهای اریتمال، تابش اولتراسوند، لیزر درمانی، جریان های دیادینامیک - برای سینوویت. کاربردهای پارافین و گل - در غیاب سینوویت. استراحتگاه هایی با گوگرد، سولفید هیدروژن، چشمه های رادون، گل درمانی یا آب نمک.
عمل جراحی- تعویض مفصل عوارض: ترومبوآمبولی، عفونت مفاصل (5%).
پیش بینی. پیش آگهی برای زندگی مطلوب است. ناتوانی در کوکسارتروز بیشتر است.
مترادف ها. آرتروز. آرتروز. استئوآرتریت تغییر شکل یک اصطلاح قدیمی است.
کاهش. OA - استئوآرتریت.
ICD-10. پلی آرتروز M15. M16 کوکسارتروز [آرتروز مفصل ران]. M17 گونارتروز [آرتروز مفصل زانو]. M18 آرتروز اولین مفصل کارپومتاکارپال. M19 سایر آرتروزها.